![[object Object]](https://www.cardiopraxis.de/wp-content/uploads/2018/12/schlaganfall-sofort-erkennen-fast-test-1.webp)
Ein Schlaganfall ist ein medizinischer Notfall, der schnelles Handeln erfordert. Mit der FAST-Regel können Sie die Anzeichen eines Schlaganfalls erkennen und sofort den Notruf 112
![[object Object]](https://www.cardiopraxis.de/wp-content/uploads/2018/12/schlaganfall-sofort-erkennen-fast-test-1.webp)
Ein Schlaganfall ist ein medizinischer Notfall, der schnelles Handeln erfordert. Mit der FAST-Regel können Sie die Anzeichen eines Schlaganfalls erkennen und sofort den Notruf 112

Bewegung an der frischen Luft ist auch im Winter wichtig für unsere Gesundheit. Allerdings reagiert unser Körper bei niedrigen Temperaturen anders als im Sommer. Wer

Jetzt aktiv werden, bevor es zu spät ist! Die Grippesaison steht vor der Tür und die Gefahr einer Ansteckung lauert überall. Doch keine Sorge, mit

Brustkrebs ist die häufigste Krebserkrankung bei Frauen in Deutschland. Eine antihormonelle Therapie kommt bei einem Großteil der Patientinnen zum Einsatz und hat im Vergleich zur

Die Bedeutung der Trinkmenge wird unterschätzt. Trinken hat eine hohe Relevanz für Ihre Herz-Kreislaufgesundheit. Hier erfahren Sie mehr zur richtigen Trinkmenge und Symptomen eines Flüssigkeitsmangels.
![healthtext im bild iv 20 [automatisch gespeichert]](https://www.cardiopraxis.de/wp-content/uploads/2022/01/HealthText-im-Bild-IV_20-Automatisch-gespeichert.jpeg)
Bei Menschen mit Bluthochdruck erleben wir häufig, dass gerade im Winter der Blutdruck erhöht ist. Hier erfahren Sie, warum das so ist und was Sie

Sie überlegen sich, ob Sie zu einem Kardiologen beziehungsweise zu einer Kardiologin gehen sollen. Vielleicht hat Ihnen auch Ihr Hausarzt empfohlen eine fachärztliche kardiologische Untersuchung

Was hat ein Gelenkersatz mit dem Herzen zu tun? Wussten Sie, dass es bei jedem 5. Patienten nach Eingriffen an Knie oder Hüfte zu einem

Grippeschutzimpfung bietet nicht nur Schutz vor Grippe Die Grippeschutzimpfung wird Risikopatienten schon seit vielen Jahren empfohlen. Insbesondere jetzt, im Rahmen der Covid-19 Pandemie, ist sie

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Eier und Herz-Kreislauf-Erkrankungen: Hintergrund Seit vielen Jahren gibt es Diskussionen darum, ob Eier, die auch Cholesterin enthalten, schädlich für das Herz-Kreislaufsystem sind. Auch Studien

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei
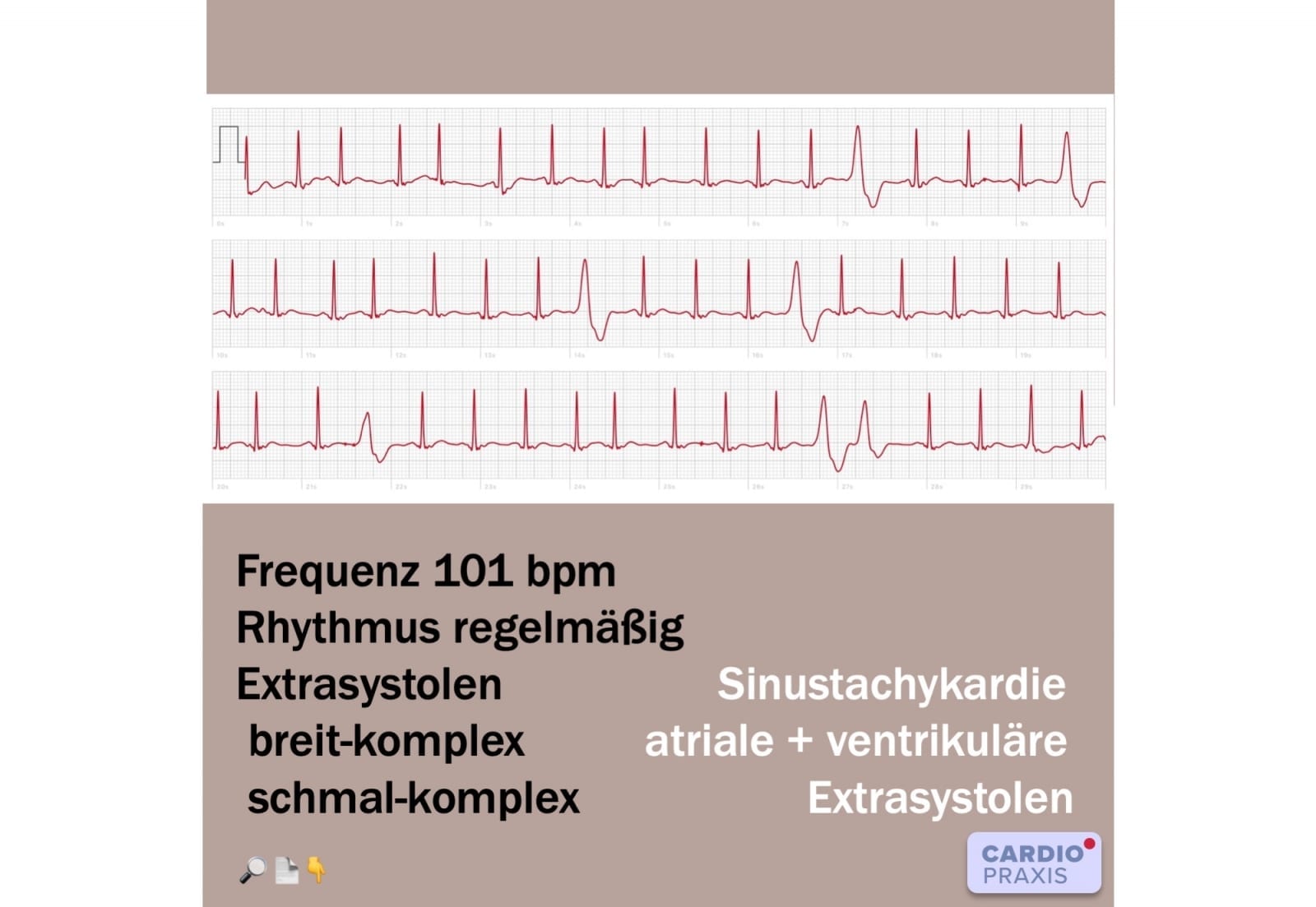
, Herzrasen nach dem Mittagessen – Herzrhythmusstörungen durch Histamin Vorgeschichte Bei einem 57-jährigen Mann ist seit der Kindheit eine saisonale Allergie bekannt. Seit dem jungen

Apple Watch und AliveCor – 1-Kanal EKG zur Vorbeugung eines Schlaganfalls Mit der Apple Watch von Apple und Kardia Band bzw. Kardia Mobile von

Herzstolpern, Herzrasen – Warum ein 1-Kanal-EKG mit dem Smartphone? Die EKG-Funktion von Smartphones entweder in Verbindung mit einer Smartwatch oder anderen Geräten zur Ableitung wird

, Herzstolpern, Herzrasen – nur ein EKG kann eine Diagnose sichern Die Symptome von Herzrhythmusstörungen sind unterschiedlich. Sie berichten uns „mein Herz stolpert immer mal wieder“,
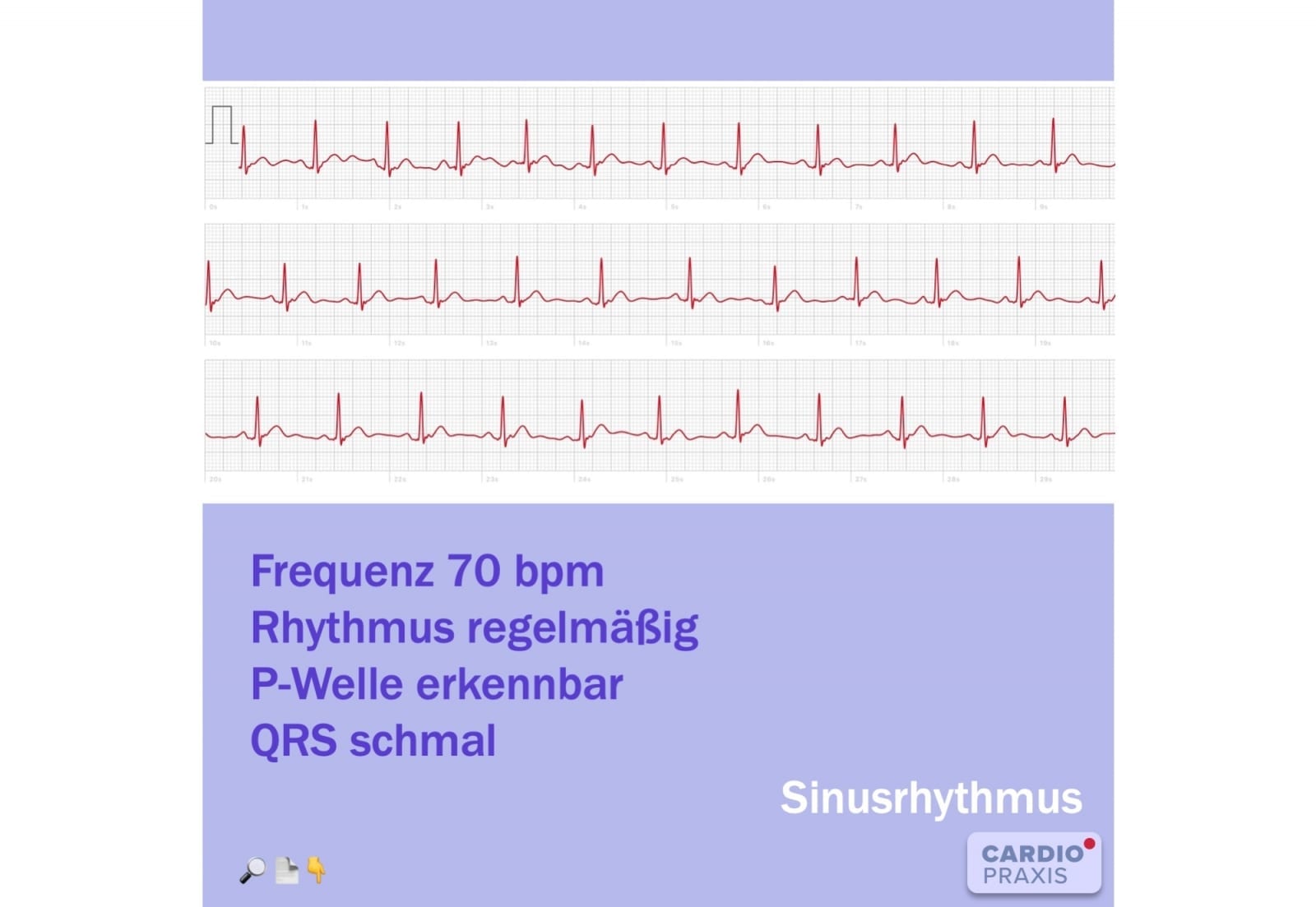
, Routinemessung – Sinusrhythmus – 1-Kanal EKG mit Apple Watch 4 Vorgeschichte Ein 38-jähriger gesunder Mann hat eine Apple Watch 4 erworben. Folglich testet er
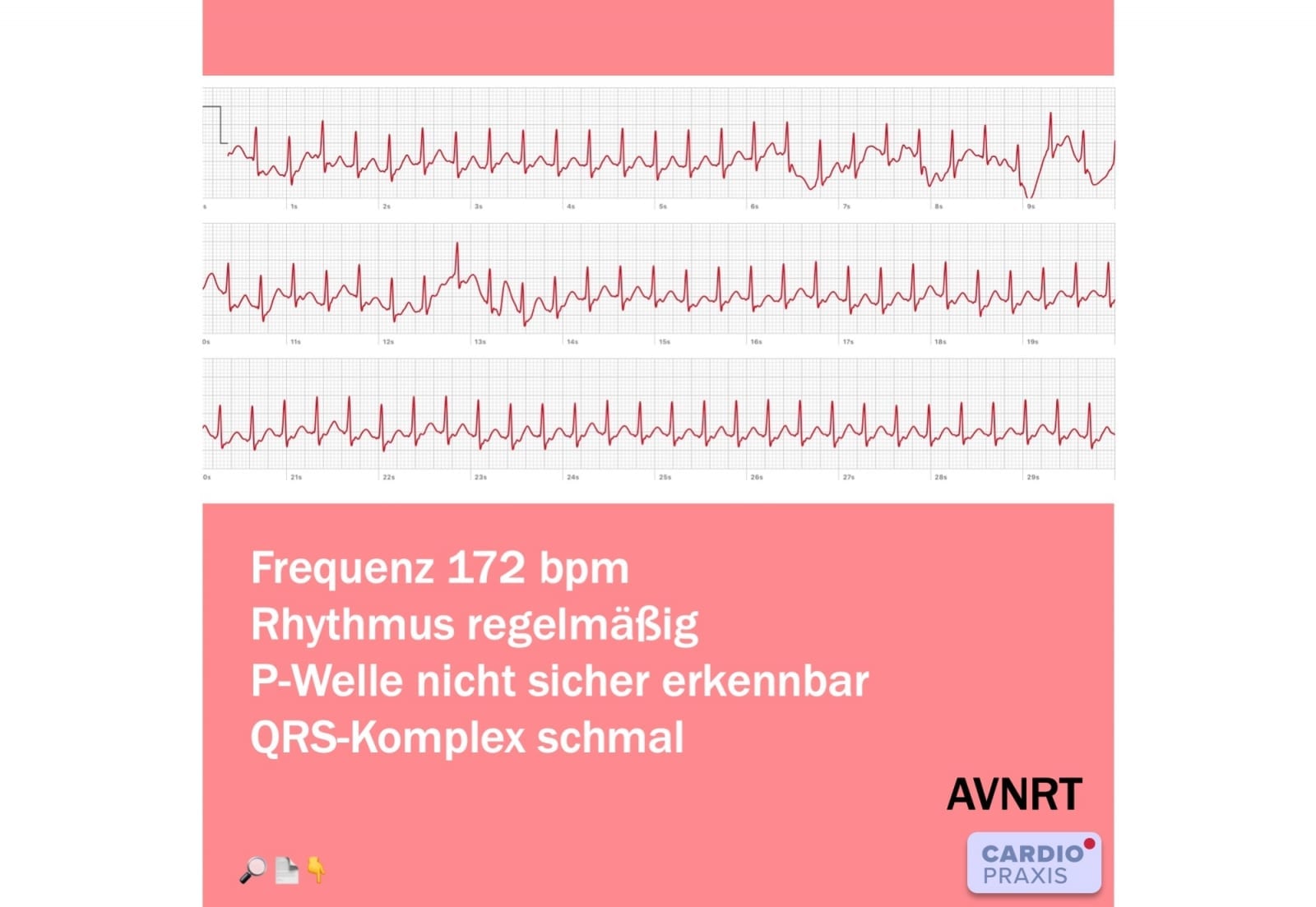
, Herzrasen – plötzlich schneller Puls – 1-Kanal EKG mit Apple Watch 4 Vorgeschichte Ein 62-jähriger gesunder Mann bemerkt aus der körperlichen Ruhe heraus eine

Cholesterin – unabhängiger Risikofaktor für Herzinfarkt und Schlaganfall Ein zu hohes Cholesterin im Blut hat Verengungen von Herzkranzarterien, Gehirn- und Beinarterien zur Folge. Dadurch kommt

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!

Unsere Schließzeiten über die Feiertage
Am 23. Dezember haben wir in Meerbusch noch bis 14 Uhr und in Düsseldorf bis 17 Uhr geöffnet.
Zwischen dem 24. Dezember und 01. Januar sind unsere beiden Praxen geschlossen.
Wir wünschen Ihnen schöne Feiertage und alles Gute für 2026!

Liebe Patientinnen und Patienten,
am Rosenmontag, dem 16. Februar 2026, bleiben unsere Praxen in Düsseldorf und Meerbusch ganztägig geschlossen.
Ab Dienstag um 8.00 Uhr sind wir wieder für Sie erreichbar.
Liebe Grüße
Ihr Cardiopraxis-Team
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen