
Manchmal benötigen wir dringlich einen Facharzttermin bei einem Kardiologen. Wie Sie als gesetzlich versicherter Mensch schnell einen Termin beim Kardiologen erhalten, das erfahren Sie hier.

Manchmal benötigen wir dringlich einen Facharzttermin bei einem Kardiologen. Wie Sie als gesetzlich versicherter Mensch schnell einen Termin beim Kardiologen erhalten, das erfahren Sie hier.
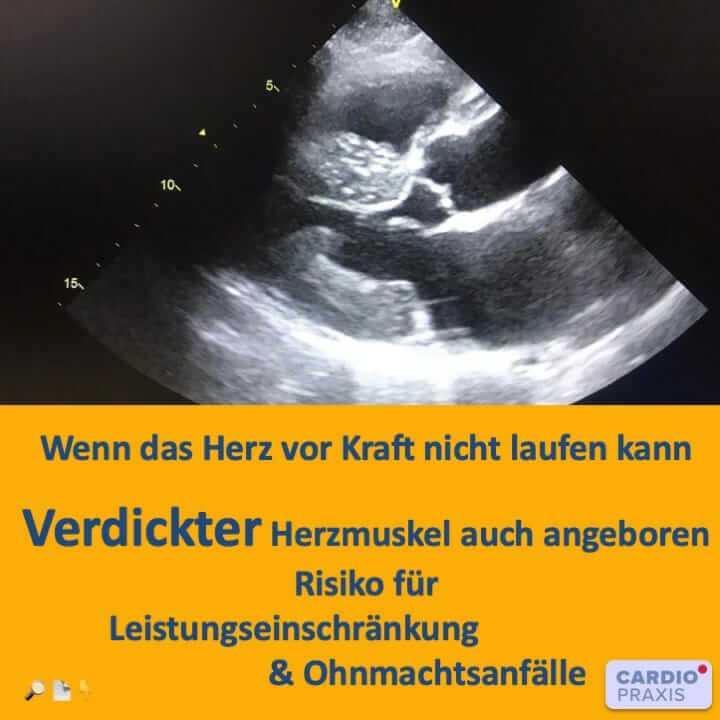
Mehr Muskelmasse! Das wünschen sich die meisten Menschen und trainieren hart dafür. Im Falle einer Herzmuskelverdickung ist dies eine gefährliche Entwicklung und muss behandelt werden.

Brustschmerzen und Engegefühl in der Brust können viele Ursachen haben. Mit dem Nitro-Spray Test lässt sich herausfinden, ob eine Durchblutungsstörung des Herzens dahintersteckt. Wir erklären

Wir alle freuen uns auf den Urlaub und die erholsamen Tage im Jahr. Auch für unserer Herzpatienten ist der Urlaub ein wichtiger, erholsamer Abschnitt, den

Was sind Bypässe am Herzen, warum werden sie angelegt und was ist im weiteren Verlauf wichtig? Das erklären wir Ihnen im Folgenden: Sie sehen

Die aortokoronare Bypassoperation ist eine große Operation. Für einen optimalen Verlauf zur raschen Genesung nach der Operation sollten einige Verhaltensregeln beachtet werden. Wir klären auf!

Bei Schmerzen hinter dem Brustbein denken wir alle an das Herz. Auch die Speiseröhre verläuft hinter dem Herzen, etwa mittig im Brustkorb. Wie Angina Pectoris

Belastungstests gehören zu den wichtigsten diagnostischen kardiologischen Verfahren. In der Regel sind sie sehr sicher, Komplikationen treten extrem selten auf. Bei welchen akuten Erkrankungen kein
Wir Kardiologen führen häufig eine Herzkatheteruntersuchung durch, insbesondere zur Darstellung der Herzkranzgefäße. Dies ist für den Betroffenen eine besondere Situation, die auch Sorgen und Ängste

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Das Einsetzen einer Gefäßstütze in eine Engstelle eines Herzkranzgefäßes ist eine häufig durchgeführte Prozedur in der Kardiologie. Der Stent hat die Aufgabe das Gefäß im

Einige von uns haben sich mit dem Sars-Cov-2 Virus infiziert und haben eine Covid-19 Erkrankung durchgemacht. Nun wollen Sie wieder ihre sportliche Betätigung aufnehmen und

Ein Herzinfarkt ist ein einschneidendes Erlebnis. Es kann dauern bis das alte Vertrauen in den eigenen Körper wiederhergestellt ist. Wir empfehlen für eine gute psychische

Nach einem Herzinfarkt, darf nicht vor dem nächsten Herzinfarkt sein. Komplikationen des Herzinfarktes langfristig zu verhindern, darum geht es in der medikamentösen Therapie. Was hier

Je tiefer das Cholesterin, umso besser. So kann eine cholesterinsenkende Therapie das Risiko für einen Herzinfarkt und Schlaganfall senken. Gelegentlich gelingt dies nicht mit den

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Schweregrade der Luftnot – Symptome bei Herzschwäche Bei Herzschwäche, der sog. Herzinsuffizienz, bedeuten Symptome eine Einschränkung der Lebensqualität. Auch ist das Langzeitüberleben in Abhängigkeit vom

Von einem Plötzlichen Herztod spricht man, wenn ein Tod unerwartet in weniger als 1 Stunde nach Symptombeginn auftritt. Schon alleine die Definition deutet darauf hin,

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!

Unsere Schließzeiten über die Feiertage
Am 23. Dezember haben wir in Meerbusch noch bis 14 Uhr und in Düsseldorf bis 17 Uhr geöffnet.
Zwischen dem 24. Dezember und 01. Januar sind unsere beiden Praxen geschlossen.
Wir wünschen Ihnen schöne Feiertage und alles Gute für 2026!

Liebe Patientinnen und Patienten,
am Rosenmontag, dem 16. Februar 2026, bleiben unsere Praxen in Düsseldorf und Meerbusch ganztägig geschlossen.
Ab Dienstag um 8.00 Uhr sind wir wieder für Sie erreichbar.
Liebe Grüße
Ihr Cardiopraxis-Team
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen