Mehr Muskelmasse! Das wünschen sich die meisten Menschen und trainieren hart dafür. Im Falle einer Herzmuskelverdickung ist dies eine gefährliche Entwicklung und muss behandelt werden. Was wir unter dem Krankheitsbild der hypertrophen Kardiomyopathie, also der krankhaften Verdickung des Herzmuskels, verstehen, stellen wir im Folgenden dar.
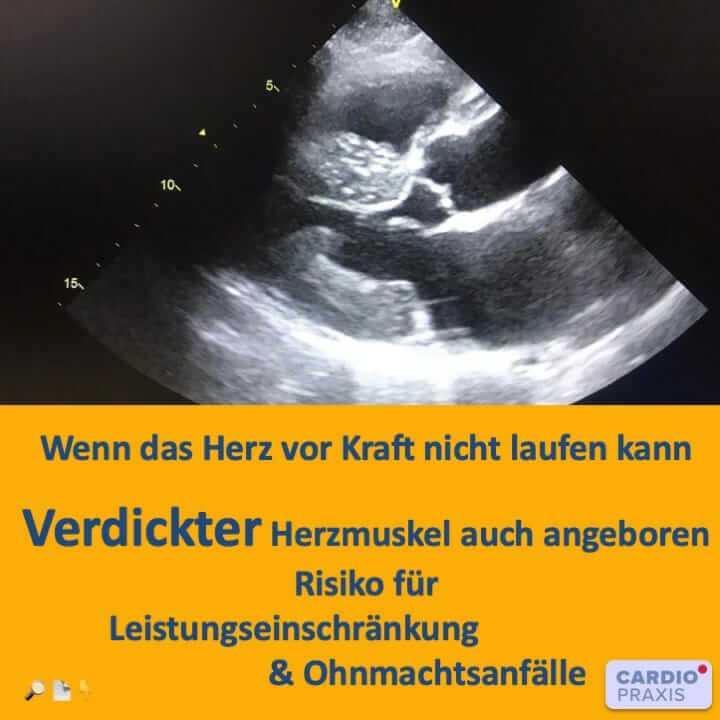
Hypertrophe Kardiomyopathie – häufigste genetisch bedingte Herzmuskelerkrankung
Die hypertrophe Kardiomyopathie ist eine Herzmuskelerkrankung, die mit einer Verdickung des Herzmuskels, häufig der linken Hauptkammer, einhergeht. Sie gehört zu der häufigsten genetisch bedingten Herzmuskelerkrankung mit einem Auftreten von 1:500 in der Gesamtbevölkerung und ist darüber hinaus die häufigste Ursache des plötzlichen Herztods bei Jugendlichen, insbesondere bei jungen Sportlern. In 50 % der Fälle handelt es sich um eine familiäre Erkrankung, die autosomal dominant vererbt wird (Mutation der Sarkomer-Protein-Gene). Das männliche Geschlecht ist hierbei etwas häufiger betroffen.
Interessanterweise ist die Erkrankung durch eine inkomplette Penetranz und eine sehr variable Expressivität gekennzeichnet. Mit anderen Worten: innerhalb einer Familie können bei derselben Genmutation völlig unterschiedliche Verläufe, d.h. asymptomatische Verlaufsformen mit normaler Lebenserwartung als auch schwere Verläufe mit einem frühen plötzlichen Herztod auftreten.
Formal können auch andere Erkrankungen, z.B. Speichererkrankungen (M. Fabry, Amyloidose) oder neuromuskuläre Erkrankungen zu einer hypertrophen Kardiomyopathie führen.
Was passiert bei einer hypertrophen Kardiomyopathie?
Die Struktur des Herzmuskels verändert sich durch eine Größenzunahme der einzelnen Herzmuskelzellen, wodurch die Dicke der Herzwände (= Hypertrophie) zunimmt. Ausmaß und Lokalisation der Wandverdickung sind dabei sehr variabel. Neben einem Zellwachstum kommt es auch zu einer Fehlanordnung der Herzmuskelzellen. Zudem führt ein vermehrter Einbau von Bindegewebe (Fibrose), zu einer Steifigkeit der Herzkammer. Folglich ist die Herzkammer während der Phase der Blutfüllung (Diastole) weniger dehnbar und kann sich nicht richtig mit Blut füllen. Das Herz pumpt dann mit jedem Herzschlag weniger Blut. In 70 Prozent der Fälle beeinträchtigen die verdickten Herzwände auch den Blutstrom aus dem Herzen heraus. Bei dieser Variante spricht man von einer hypertrophen obstruktiven Kardiomyopathie, kurz HOCM.
Welche Beschwerden treten bei der Herzmuskelverdickung auf?
Diese strukturellen Veränderungen am Herzen führen letztlich zu Symptomen, die durch die diastolische Funktionsstörung und die Herzmuskelverdickung bedingt sind.
Häufig sind:
• Luftnot
• Brustbeschwerden
• ein Leistungsknick
• Schwindel oder Bewusstseinsverlust
Die durch fibrotische Veränderungen und Störungen der Mikrozirkulation enstehenden Narben erhöhen die Arrhythmieneigung. Die dramatischste Symptomatik stellt der plötzliche Herztod dar, häufig bei jungen und bis dahin vollständig asymptomatischen Patienten. Der Tod tritt hierbei vorwiegend bei oder nach starker körperlicher Belastung auf und wird durch gefährliche Rhythmusstörungen aus der Hauptkammer erklärt. So ist die hypertrophe Kardiomyopathie der häufigste Grund bei plötzlich verstorbenen Athleten. Erfahren Sie in diesem Ratgeberbeitrag, wieso das Herz nie einen Muskelkater bekommt!
Wie wird die hypertrophe Kardiomyopathie erkannt?
Bereits ein Abhorchen mit dem Stethoskop kann ein Herzgeräusch auf Veränderungen des Herzmuskels hindeuten, besonders wenn sich die Geräusche unter Belastung (z.B. Kniebeugen) verstärken.
Die weiterführende kardiologische Untersuchung kann oft im Ruhe-EKG Auffälligkeiten, die allgemein bei einer Herzmuskelverdickung auftreten, feststellen. Mit der Ultraschalluntersuchung (Echokardiographie) lässt sich eine Herzmuskelverdickung (z.B. Herzscheidewand > 15 mm), zuverlässig nachweisen. Spezielle weitere Kriterien, wie eine Vorwölbung des vorderen Mitralklappensegels gegen das Septum (SAM-Phänomen) oder eine dynamische Verlegung des sogenannten Ausflusstraktes, der den Blutstrom aus der linken Hauptkammer in die Aorta leitet, können wir mit der Echokardiographie gut erkennen.
Mit der MRT-Untersuchung des Herzens können andere Ursachen einer Herzmuskelerkrankung (Amyloidose oder M. Fabry) abgegrenzt werden.
Weitere Informationen können eine Biopsie und eine Herzkatheter-Untersuchung liefern. Verwandte ersten Grades sollten auf das Vorliegen einer hypertrophen Kardiomyopathie genetisch untersucht werden.
Kann eine hypertrophe Kardiomyopathie therapiert werden?
Grundsätzlich sollte eine Anpassung der körperlichen Betätigung mit Ausdauercharakter im aeroben Bereich (Verzicht auf Leistungs-, Kraft- oder Wettkampfsport) erfolgen. Ein generelles Sportverbot erscheint nicht gerechtfertigt. Eine Dehydrierung und ein exzessiver Alkoholkonsum können zur Verschlechterung der Ausflusstraktobstruktion und Arrhythmien beitragen und sollten unbedingt vermieden werden.
Durch eine medikamentöse Therapie lassen sich einzelne Aspekte der Erkrankung optimieren. Beispielsweise verlängern Betablocker oder Calziumantagonisten (Verapamil-Typ) die Diastole und verbessern so die Füllung der linken Hauptkammer. Zudem reduzieren sie die Kontraktionskraft des Herzens und reduzieren so die Obstruktion des Ausflusstraktes.
Bei der obstruktiven Form sind vor- oder nachlastsenkende Medikamente (zum Beispiel Nitrate, ACE-Hemmer, Kalziumantagonisten vom Nifedipin-Typ) wegen möglicher Aggravierung der Ausflusstraktobstruktion kontraindiziert. Dies erschwert nicht selten die Therapie einer koexistenten arteriellen Hypertonie. Ebenso ist auf positiv inotrop (= die Herzkraft steigend) wirkende Medikamente, wie zum Beispiel Digitalispräparate zu verzichten.
Bei symptomatischer HOCM stehen sich heute die interventionelle Septumablation und chirurgische Myektomie als gleichwertige Verfahren gegenüber. Hierbei wird die Wahl der Methode von der individuellen Befundsituation abhängig sein.
Jeder Patient*in, unabhängig von Beschwerden, sollte eine adäquate Risikostratifizierung im Hinblick auf den plötzlichen Herztod erhalten, gegebenenfalls mit der Konsequenz einer ICD-Implantation. Hier hilft die regelmäßige Bestimmung des 5‑Jahres-Risikos für einen plötzlichen Herztod anhand eines etablierten mathematischen Modells (Hier geht es zum Online Risiko-Rechner)
Verdickter Herzmuskel – Fazit:
Die klinischen Verläufe bei der hypertrophen Kardiomyopathie sind sehr variabel. Die meisten Patienten haben eine normale Lebenserwartung. Gefährdet sind die Patienten durch den plötzlichen Herztod (kein Leistunssport!), die Entwicklung einer diastolischen (und im Spätstadium auch systolischen) Herzinsuffizienz und Hirninfakte aufgrund von Vorhofflimmern.
Unabhängig vom klinischen Verlauf sollte bei jedem Genträger in regelmäßigen Abständen eine Risikostratifizierung bezüglich des plötzlichen Herztods erfolgen, und ggf. eine prophylaktische ICD-Implantation empfohlen werden.
Literatur:
• Elliott PM et.al. ESC-Guidelines on diagnosis and management of hypertrophic cardiomyopathy (2014). Eur Heart J 35(39):2733-2779
• Frey N et.al.: Kommentar zu den ESC Guidelines zu Diagnostik und Therapie der hypertrophen Kardiomyopathie (PDF, 2016). Kardiologe 10:24-27
• Frey N et.al.: Mechanisms of disease: hypertrophic cardiomyopathy (2011). NatRevCardiol 9(2):91-100
• Maron et.al.: Hypertrophic cardiomyopathy (2013). Lancet381(9862):242-255
• Online Risiko-Rechner









