
Die Messung des Blutdrucks im Liegen und Stehen liefert wichtige Hinweise auf die Kreislaufregulation und kann helfen, Bluthochdruck oder Kreislaufstörungen besser zu erkennen – auch

Die Messung des Blutdrucks im Liegen und Stehen liefert wichtige Hinweise auf die Kreislaufregulation und kann helfen, Bluthochdruck oder Kreislaufstörungen besser zu erkennen – auch

Magnesium ist ein lebenswichtiges Mineral mit vielfältigen Funktionen im Körper, das häufig als Nahrungsergänzungsmittel eingenommen wird. Dieser Artikel beleuchtet die Wirkungen und möglichen Nebenwirkungen von

Sie können Ihren Blutdruck auf natürliche Weise senken – durch weniger Kochsalz. Fast jeder dritte Mensch mit Bluthochdruck reagiert auf Salz empfindlich und könnte von
![healthtext im bild iv 20 [automatisch gespeichert]](https://www.cardiopraxis.de/wp-content/uploads/2022/01/HealthText-im-Bild-IV_20-Automatisch-gespeichert.jpeg)
Bei Menschen mit Bluthochdruck erleben wir häufig, dass gerade im Winter der Blutdruck erhöht ist. Hier erfahren Sie, warum das so ist und was Sie

Belastungstests gehören zu den wichtigsten diagnostischen kardiologischen Verfahren. In der Regel sind sie sehr sicher, Komplikationen treten extrem selten auf. Bei welchen akuten Erkrankungen kein

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Die Körpertemperatur des Menschen ist ein wichtiger Messparameter zur Erkennung von Krankheitszuständen. Sie ist aber auch ein Maß für die Stoffwechselaktivität Ihres Körpers. Wir klären

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten
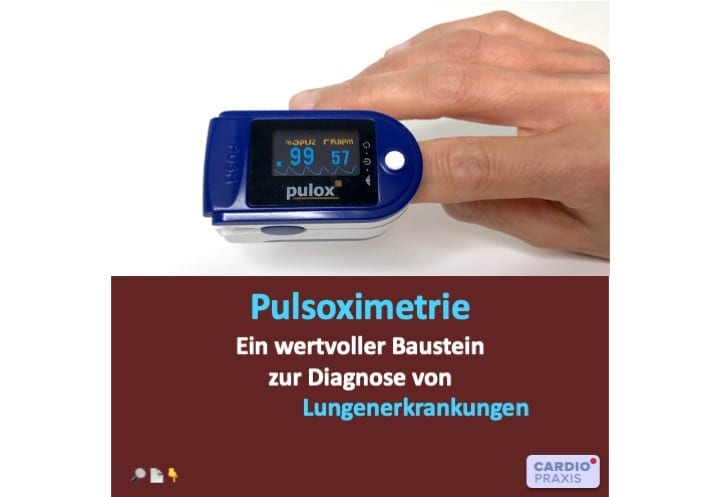
Pulsoximetrie – Lunge testen Mit der Pulsoximetrie können wir die Lunge testen. Viel Menschen, und vor allen Dingen Menschen, die regelmäßig körperlich trainieren, haben ein

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

COVID-19 – Notfall Herzinfarkt, Schlaganfall – 112 immer verständigen Die COVID-19 Virusepidemie führt zu einer deutlichen Mehrbelastung der Notaufnahmestationen der Krankenhäuser. Folglich stellen sich zahlreiche

COVID-19 – Herzrhythmusstörungen – Vorhofflimmern und andere bei Corona Virusinfektion COVID-19 – Herzrhythmusstörungen sind ein relevantes medizinische Problem, denn die Corona Virusinfektion betrifft nicht nur die Lunge,

COVID-19 – Herz bei Corona Virusinfektion Im Gegensatz zur COVID-19 Lunge wird das COVID-19 Herz aktuell noch unterschätzt. Die ersten Fälle der Corona Virusinfektion (COVID-19)

COVID-19 – Corona-Lungenentzündung als kritische Erkrankung Die Corona-Lungenentzündung mit Versagen der Atemfunktionist Hauptkomplikation der COVID-19 Virusinfektion. Das führt bei ca. 5% aller Fälle zur Notwendigkeit

Corona – CoronaFuturum-Prognoserechner für den Verlauf der COVID-19 Virusepidemie Wir stellen Ihnen den CoronaFuturum-Corona Prognose-Rechner für COVID-19 vor. Es handelt sich um einen Corona Ticker für
Früherkennung einer COVID-19 Virusinfektion: Stellenwert von Fieber, Herzfrequenz, Blutdruck, Husten & Luftnot Die Früherkennung einer COVID-19 Virusinfektion (Corona) hat eine wesentliche Bedeutung für die eigene, aber

Einnahmezeitpunkt von Medikamenten zur Behandlung des Bluthochdrucks Medikamente bei Bluthochdruck sollten Sie am Abend einnehmen. Die meisten Menschen nehmen Herz-Kreislaufmedikamente am Morgen ein. Das

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Bier auf dem Oktoberfest – Risikofaktor für Herzrhythmusstörungen Seit 1810 findet in München das Oktoberfest statt. Ursprünglich als Feierlichkeit anlässlich der Hochzeit von Kronprinz
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!

Unsere Schließzeiten über die Feiertage
Am 23. Dezember haben wir in Meerbusch noch bis 14 Uhr und in Düsseldorf bis 17 Uhr geöffnet.
Zwischen dem 24. Dezember und 01. Januar sind unsere beiden Praxen geschlossen.
Wir wünschen Ihnen schöne Feiertage und alles Gute für 2026!

Liebe Patientinnen und Patienten,
am Rosenmontag, dem 16. Februar 2026, bleiben unsere Praxen in Düsseldorf und Meerbusch ganztägig geschlossen.
Ab Dienstag um 8.00 Uhr sind wir wieder für Sie erreichbar.
Liebe Grüße
Ihr Cardiopraxis-Team
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen