COVID-19 – Corona-Lungenentzündung als kritische Erkrankung
Die Corona-Lungenentzündung mit Versagen der Atemfunktionist Hauptkomplikation der COVID-19 Virusinfektion. Das führt bei ca. 5% aller Fälle zur Notwendigkeit der künstlichen Beatmung auf einer Intensivstation, wobei die Beatmung in der Regel 1-2 Wochen dauert.
Die Lungenentzündung, die Viruspneumonie ist auch die Haupttodesursache der COVID-19 Virusinfektion. Vorausgesetzt es sind genügend Beatmungsplätze auf den Intensivstationen vorhanden, liegt die Gesamtsterblichkeit der COVID-19 Infektion bei 2-3%. Entsteht ein Engpass, weil alle Beatmungsplätze belegt sind, dann kann die Sterblichkeit um ein Vielfaches steigen.
Auf der anderen Seite ist aber auch so, dass bei 85% der Menschen die COVID-19 Virusinfektion nur mit Symptomen einhergeht, die gut zu Hause behandelt werden können. Das sind die sog. leichten- bis mittelschweren Verläufe.
Nun stellen wir uns natürlich die Frage, warum bei einigen Menschen schwere und bei anderen Menschen leicht- bis mittelschwere Verläufe auftreten. Hier kennen wir schon einige individuelle Risikofaktoren, wie. z.B. Alter, Diabetes mellitus und Bluthochdruck.
Eine Antwort, warum es zu unterschiedlich schweren Verläufen kommt, kann sicherlich zu mindestens teilweise sein, dass es nicht nur wichtig ist, dass wir uns überhaupt, sondern auch wie wir uns infizieren.
Wir gehen davon aus, dass je schneller die immunologische Barriere im Mund-Rachenraum mit einer hohen Viruslast in Richtung Lunge überwunden wird, desto schwerer der Verlauf einer COVID-19 Virusinfektion.
COVID-19 – Wie gelangt das Corona-Virus in den Körper?
Die Eintrittspforten für das COVID-19 sind
- Augen
- Nase
- Mund
- Verletzungsstellen an den Händen
Der Eintritt über kleinere Verletzungen ist quantitativ wahrscheinlich von untergeordneter Bedeutung. Die Haupteintrittspforte ist der Mund. In den Mund gelangt das Virus im Wesentlichen über 3 Mechanismen:
- Tröpfcheninfektion
- Aerosolinfektion
- Hand-Gesichts-Kontakt
COVID-19 – Infektion mit Corona Virus ist häufig eine Tröpfcheninfektion
Die COVID-19 Virusinfektion ist in erster Linie eine sog. Tröpfcheninfektion, d.h. Viren werden durch Tröpfchen, die beim Atmen, Husten oder Niesen in der Luft verteilt, wo sie dann über die typischen Eintrittspforten in den Körper eines anderen Menschen gelangen. Tröpfcheninfektion bedeutet hier, dass das Virus sich im ausgeworfenen Tropfen befindet und dort verbleibt, wo der Tropfen landet, sei es z.B. auf dem Fußboden oder dem Gesicht eines anderen Menschen.
Je weiter der andere Mensch vom Infizierenden Abstand hält, desto geringer die Wahrscheinlichkeit einer Ansteckung; 2 Meter Abstand müssen hier mindestens eingehalten werden.
Corona Virusinfektion – Infektion über Aerosol besonders gefährlich für die Lunge
Die wissenschaftlichen Daten sind hier zwar noch nicht eindeutig, aber wir müssen davon ausgehen, dass das COVID-19 Virus im Alltag auch in Aerosolform vorkommt. Aerosol bedeutet, dass das Virus im Gegensatz zur Tröpfcheninfektion, für eine bestimmte Zeit in der Luft schwebt.
Viren in einem Aerosol gelangen im Gegensatz zu einem Bestandteil eines Tropfens wesentlich besser in direkt die Lunge. Viren in Aerosolen überwinden so die immunologische Barriere im Mund-Rachenraum wesentlich besser. Die immunologische Auseinandersetzung mit dem Virus findet dann schon frühzeitig in der Lunge statt, was auch mit einer frühen Zerstörung von Lungengewebe einhergeht.
Die Bedingung, die die Aerosolbildung vor allen Dingen begünstigt, ist die hohe Konzentration von Menschen in einem geschlossenen Raum. Wenige bzw. ein einzelner Virusträger kann hier genügen, um die Tröpfchendichte so stark zu erhöhen, dass ein Virusaerosol entsteht. Das gilt wahrscheinlich besonders bei körperlicher Aktivität auf engem Raum, z.B. beim Tanzen in einem Club (siehe Apres Ski in Ischgl).
Hand-Gesichts-Kontakt vermeiden
Bei diesem Infektionsweg gelangt das Virus in mehr oder geringer Konzentration zunächst auf die Hände. Das kann über Körperkontakt oder durch Berührung von Virus-kontaminierten Oberflächen geschehen.
Wenn dann die kontaminierte Hand das Gesicht berührt, dann gelangt das Virus meistens über den Mundraum in den Körper. Daher sind Maßnahmen der Handhygiene so wichtig und wir sollten während der laufenden Epidemie die Hände immer unter der Schulterhöhe halten.
Wie lange kann das COVID-19 Virus außerhalb eines biologischen Organismus überleben?
Das COVID-19 Virus kann außerhalb eines biologischen Wirtes, d.h. außerhalb eines Menschen oder eines Tieres für eine begrenzte Zeit überleben und folglich infektiös bleiben. Nach ersten wissenschaftlichen Daten beträgt die Überlebensdauer hier:
- Aerosol bis zu 3 Stunden
- Kupferoberflächen bis zu 4 Stunden
- Karton bis zu 24 Stunden
- Edelstahl 2-3 Tage
- Plastik 2-3 Tage
COVID-19 Virus – über Mund und Nase in den Körper und wie geht es dann weiter?
Die COVID-19 Virusinfektion ist in der Regel eine sog. absteigende Infektion. Das heißt, dass die Viren sich im Zeitverlauf vom Eintrittsort im Bereich des Mundes bzw. der Nase zur Lunge hin ausbreiten.
Durch den Erstkontakt des Virus über die Nase bzw. den Mund dominieren gerade in den ersten Tagen Symptome im Bereich des oberen Verdauungstraktes und in den oberen Luftwegen, d.h. im Mund-Rachenraum bzw. im Kehlkopfbereich und in der Luftröhre. Entsprechend sind frühe Symptome ein geröteter Rachen und ein trockener unproduktiver Husten, d.h. ein Husten ohne übermäßige Schleimbildung.
Wir müssen wissen, dass gerade der Mund-Rachenraum eine starke immunologische Barriere darstellt. Dieses sind neben den sog. Mandeln zahlreiche Lymphknoten. Sie erfüllen eine lebenswichtige Wächterfunktion, denn jeden Tag werden wir mit infektiologischen Angreifern, vor allen Dingen Viren und Bakterien konfrontiert.
Durch den Kontakt des Virus mit den Lymphknoten beginnt die immunologische Antwort Ihres Körpers auf die COVID-19 Infektion, was nach einem Zeitraum von ca. 14 Tagen in der Regel einen ausreichenden Antikörperspiegel und folglich auch einen Schutz vor COVID-19 Viren zur Folge hat. Diese spezifischen Antikörper wehren dann die Viren ab, kurzum sie machen sie unschädlich.
Primärziel bei der COVID-19 Virusepidemie
Das Primärziel bei der COVID-19 Virusepidemie ist es die Infektion so lange als möglich zu vermeiden. Dieses hat vor allen Dingen folgende Gründe:
- Vermeidung von Überlastung Beatmungsplätze auf den Intensivstationen.
- Zeitgewinn bis zur breiteren Anwendung von Antigentests (Virusnachweis) und Antikörpertests (immunologischer Schutz). Damit verbunden sind gezielteren Maßnahmen des Seuchenschutzes.
- Zeitgewinn bis zur Entwicklung und Bewertung von spezifischen Therapiemaßnahmen zur Reduktion der Viruslast selbst (antiviral) und Verringerung einer überschießenden Immunantwort in der Akutphase.
- Zeitgewinn bis zur Entwicklung einer Prophylaxe (Impfstoff)
Sekundärärziel bei der COVID-19 Virusepidemie
Neben dem Primärziel, d.h. dass wir gar keinen Kontakt mit dem Virus haben sollten, lässt sich unter Berücksichtigung des Infektionsweges ein sinnvolles Sekundärziel formulieren.
- Konzentration des Virus im Körper bei Erstkontakt möglichst gering halten.
- Viruslast in der Lunge bzw. im Magen-Darmtrakt so lange als möglich gering halten.
Bei dem Sekundärziel gilt es bei Kontakt mit Virusträgern die Konzentration des Virus in unserem Körper möglichst gering und am Ort der optimalen Infektabwehr im Mund-Rachenraum zu halten. Wir müssen dem Körper Zeit geben immunologisch auf das Virus zu reagieren. Dabei müssen wir so weit als möglich vermeiden, dass das Virus früh in die Lunge gelangt und dort mit der Schädigung des Lungengewebes beginnt.
Darüber hinaus müssen wir den frühzeitigen Eintritt des Virus in den Darmtrakt verhindern. Auch bei Menschen, die zu Beginn Darmsymptome hatten, sind besonders schwere Krankheitsverläufe der COVID-19 Virusinfektion berichtet worden. Inwieweit Protonenpumpenhemmer zur Reduktion der Magensäure, die ja auch selber einen infektiologischen Schutz darstellt, hier eine schädliche Rolle spielt, ist spekulativ, aber aus unserer Sicht wahrscheinlich. Überwindet das Virus den Magen, dann kann es sich leichter über den Darm im Körper ausbreiten. Folglich raten wir Menschen soweit als möglich dazu auf Medikamente zur Reduktion der Magensäure, vor allen Dingen auf sog. Protonenpumpenhemmer zu verzichten.
Corona-Lungenentzündung – die Pneumonie bei COVID-19 Virusinfektion
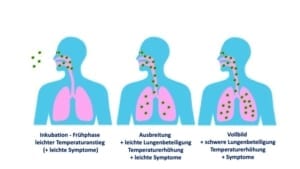
Die Pneumonie bei der COVID-19 Virusinfektion führt relativ spät zu Symptomen. Das hat 2 wesentliche Gründe.
Absteigende Infektionsausbreitung. Der eine Grund ist, wie bereits angesprochen der typischerweise absteigende Charakter der Virusinfektion vom Mund-Rachenraum bzw. von den oberen Atemwegen in die Lunge.
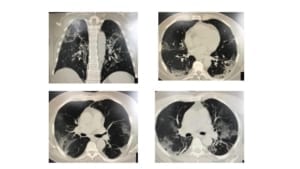
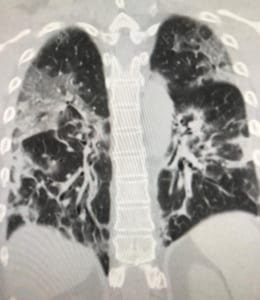
Atypischer Charakter der Pneumonie. Der andere Grund ist, dass es bei der COVID-19 Viruspneumonie noch vor Ausprägung der Atemnot in der Regel deutliche, z.T. schwere radiologische Veränderungen im Röntgen-Thorax und im Thorax-CT nachgewiesen werden können. Es besteht also ein Missverhältnis zwischen Symptomen und Strukturveränderungen der Lunge. Vom Erscheinungsbild ähnelt die COVID-19 Viruspneumonie somit einer sog. atypischen Pneumonie.
Die atypische Pneumonie ist dadurch gekennzeichnet, dass vor allen Dingen das Lungengerüst mit den Bereichen zur Aufnahme bzw. Abgabe von Sauerstoff bzw. Kohledioxid gestört ist. Die Transitstrecke zwischen Gasaustauschfläche und Blutgefäßen wird durch entzündliche Veränderungen verbreitert und der Gasaustausch folglich erschwert. Bei nur geringer körperlicher Aktivität hat das nicht unbedingt Symptome zur Folge. Wir sehen dann auch Menschen, die einen Sauerstoffsättigung des Blutes von 80% (normal 92-96%) haben, ohne dass sie sich zunächst beeinträchtigt fühlen.
Die typische Pneumonie, meistens eine bakterielle Pneumonie hingegen ist bereits in der Frühphase dadurch charakterisiert, dass sich die lufthaltigen Bereiche der Lunge, Lungenbläschen oder auch Alveolen genannt mit entzündlicher Flüssigkeit füllen. Folglich wird aus einer gesunden Lunge, eine schwere Lunge und die Atemarbeit steigt frühzeitig an. Sie können sich das so vorstellen, dass aus einem trockenen leichten Schwamm ein nasser schwerer Schwamm wird.
Vorbeugende Maßnahmen zum Schutz der Lunge bei COVID-19 Virusepidemie
Zum Schutz der Atemwege und der Lunge gibt es verschiedene sinnvolle Maßnahmen.
- Nasen-Einatmung – Mund-Ausatmung
- Konzentration von Menschen auf engem Raum vermeiden
- geschlossene Räume regelmäßig lüften
- Mundschutz bei Verlassen des Hauses
Atmung optimieren
Durch die Einatmung durch die Nase wird der Atemwiderstand erhöht und die potentiell Virus-haltige Atemluft wird bei der Einatmung durch die Nase im Vergleich zum Mund frühzeitiger mit dem Immunsystems des Rachens in Kontakt gebracht. Die Ausatmung durch den Mund ermöglicht eine möglichst komplette Entleerung Luftwege und hat damit in gewisser Weise einen Auswascheffekt.
Konzentration von Menschen auf engem Raum vermeiden
Die selbstverständlichste und wichtigste Regel ist die Einhaltung eines Abstandes zwischen Menschen von mindestens 2 Meter. So wird das Risiko für eine Tröpfcheninfektion deutlich verringert.
Corona Luftqualität – Räume lüften
Die Viruslast in einem Raum kann durch regelmäßiges Lüften deutlich gesenkt werden. Die Qualität, und damit die Viruslast der Raumlauft kann über den Gehalt an CO2 bewertet werden. In der Raumluft beträgt die Konzentration 350 ppm, in der normalen Ausatemluft ca. 40.000 ppm. Eine Raumluft von < 1.000 ppm gilt als unbedenklich. Hat eine Person in einem Raum mit 30 Menschen eine Virusgrippe, dann beträgt die Ansteckungsrate innerhalb von 4 Stunden bei entsprechenden CO2-Messungen bei:
- 1.000 ppm 5/29 = 17,2%
- 2.000 ppm 12/29 = 51,4%
- 3.000 ppm 15,29 = 51,7%
Diese Zahlen, die sich sicherlich auf die Verhältnisse von COVID-19 übertragen lassen, veranschaulichen, wie wichtig neben der Verringerung der Konzentration von Menschen auch das Lüften von geschlossenen Räumen ist.
Zur Veranschaulichung: bei einem Kubikmeter Luft, d.h. einem Würfel mit einer Kantenlänge von 1x1x1 m entsprechen 1.000 ppm einem Anteil von 10x10x10 cm.
Optimal zur Bestimmung der Qualität der Raumluft ist ein CO2-Messgerät, welches Sie z.B. im Baumarkt (noch) besorgen können. Wir halten die Anschaffung für Betriebe, die weiter arbeiten müssen für sinnvoll.
Corona-Lungenentzündung – Mundschutz oder Maske außerhalb des Hauses tragen
Wir unterscheiden beim Mundschutz grundsätzlich den Selbstschutz und den Fremdschutz.
Zusammengefasst lässt sich festhalten:
- bei gesunden ist JEDER Mundschutz ist besser als keiner
- infizierte Menschen müssen einen normalen Mundschutz tragen. FFP2- und FFP3-Masken dürfen von symptomatischen bzw. sicher infizierten Menschen NICHT getragen werden
Corona – Atemschutzmaske FFP2 und FFP3 relevant als Infektionsschutz zum Selbstschutz
Die bekannten FFP2- und FFP3-Masken (Filtering Face Piece Level 2/3) schützen den Träger mit einer Sicherheit von ca. 99% vor der Inhalation von Viren. Sie weisen bei der Ein- und Ausatmung spezifische Eigenarten auf.
Einatmung. FFP2- und FFP3-Atemschutzmasken stellen einen spürbar er höhten Atemwegswiderstand bei der Einatmung gerade für Lungenerkrankte dar. Die vermehrte Atemarbeit kann so zu einer schnelleren Erschöpfung mit der Notwenigkeit einer maschinellen Beatmung führen.
Ausatmung. Bei Atemschutzmasken erfolg die Ausatmung durch zwar durch das Ventil, Allerdings mit deutlich niedrigerem Atemwegswiderstand als bei der Einatmung. Ist der Träger der Maske virusinfiziert, dann weist die Ausatemluft durch diese Masken eine stark konzentrierte hohe Viruslast auf. Menschen, die Virusträger sind, dürfen daher eine solche Maske in der Gegenwart anderer Menschen nicht tragen. Ein Virusträger mit einer FFP2 bzw. FFP3-Maske ist ein Fremdgefährder.
Corona – Atemschutzmasken – Halb- und Vollmasken
Die FFP2 bzw. FFP3 werden auch in sog. Halb- oder Vollmasken in Filterkartuschen mit Schraubgewinde verbaut. Diese Masken aus Gummi oder Kautschuk zeichnen sich durch einen einen besseren Dichtungsausschluss aus als die gängigen Fliesmasken. Weiterhin halten die Filtersysteme zum Teil sehr lange.
Corona – Papiermasken und Stoffmasken relevanter Infektionsschutz für Fremdschutz und Selbstschutz
Der einfache Mundschutz aus Papier- bzw. Stoffmaterialien schützt nur unvollständig vor der inhalativen Aufnahme von COVID-19 Viren durch die Atmung. Allerdings gehen wir sicher davon aus, dass die Viruslast, d.h. die Konzentration des Virus bei der Einatmung durch diese Masken reduziert wird. Hier kommt das “wie“ bei der Infektion zum Tragen: je länger die die Viruslast im Körper gering bleibt, desto mehr Zeit hat Ihr Immunsystem eine effiziente immunologische Antwort zu entwickeln und damit möglicherweise eine schwere Virusinfektion zu verhindern.
Erkrankte bzw. symptomatische Menschen müssen einen einfachen Mundschutz tragen.
Einmalartikel aus Papier sollten am Tage mehrmals gewechselt werden.
Allerdings werden uns die Versorgungsengpässe hier dazu zwingen auf nicht-optimal Lösungen zurückzugreifen. Festere Papiermasken, übrigens auch die FFP2 und FFP3-Masken können mittels feuchter Bürstenreinigung gereinigt und in die Sonne zum Trockenen gehängt werden. Die UV-Strahlung der Sonne unterstützt das Absterben des Virus. Ein System mit 1 personalisierten Maske pro Tageshälfte für 3 Tage, das bedeutet 6 Masken insgesamt erscheint praktikabel. So liegt eine Maske nach der Reinigung für 72 Stunden bis sie wieder getragen wird.
Stoffmasken müssen am Tag mindestens 2 Mal über 10 Minuten in kochendem Wasser ausgekocht werden. Sie sollten also immer einen Kochtopf spezielle zur Reinigung auf dem Herd stehen haben.
Zusammengefasst lässt sich festhalten:
- bei gesunden ist JEDER Mundschutz ist besser als keiner
- infizierte Menschen müssen einen normalen Mundschutz tragen. FFP2- und FFP3-Masken dürfen von symptomatischen bzw. sicher infizierten Menschen NICHT getragen werden
Sonderfall – infizierte Person im eigenen Haushalt
Ist eine Person im eigenen Haushalt infiziert bzw. besteht der Verdacht auf eine COVID-19 Virusinfektion, dann stehen alle Mitglieder dieses Haushaltes unter Quarantäne, da alle infiziert sein können. Auch in diesem Fall sollten die noch nicht symptomatischen Mitglieder des Haushaltes die oben genannten Schutzmaßnahmen zur Reduktion der Viruslast im eigenen Körper nutzen.
Infizierte Person. Die nachgewiesen infizierte bzw. potentiell infizierte symptomatische Person sollte im eigenen Haushalt immer einen einfachen Mundschutz tragen. Eine sog. FFP2 oder FFP3 Maske darf nicht getragen werden, weil durch diesen Maskentyp die Viruskonzentration in der Ausatmenluft konzentriert wird. Andere noch nicht infizierte Personen dürfen durch eine höhere Viruslast nicht zusätzlich gefährdet werden.
Ist ein medizinischer Mundschutz nicht vorhanden, dann können Hilfskonstruktionen, wie z.B. Halstücher verwendet werden. Stoffmasken bzw. Hilfskonstruktionen aus Stoff müssen mehrmals am Tag in kochendem Wasser für 10 Minuten ausgekocht werden.
Nicht-infizierte Person. So lange keine Symptome bestehen bzw. eine COVID-19 Virusinfektion nicht nachgewiesen ist, können diese Menschen zum Selbstschutz FFP2 und FFP3 Masken tragen. Alle Maßnahmen einschließlich Abstandsregeln und Handhygiene müssen eingehalten werden.
COVID-19 Virusepidemie – wachsam und informiert bleiben
Die Erkenntnisse und „Verhaltensweisen“ des Virus mehren sich bzw. werden nachvollziehbarer. Daher sind aus unserer Sicht fachliche Updates sehr wichtig. Heute ist der Wissensstand der letzten Woche schon wieder alt. Zum Glück erweitert sich das Wissen nun, so dass sich jetzt alle bisherigen Maßnahmen als die die richtigen erwiesen haben.
Informieren Sie sich regelmäßig zu neuen Erkenntnissen, z.B. auch beim Robert-Koch-Institut (RKI). Das RKI hat viel Kritik einstecken müssen, vielleicht zum Teil auch zu Recht. Allerdings machen Schuldzuweisungen im Hinblick auf die Vergangenheit keinen Sinn und sind sogar kontraproduktiv. Wir müssen alle, jeder einzelne von uns nach vorne denken und handeln und die Probleme Schritt-für-Schritt lösen.
Genauso wenig wie es Sinn macht vergangene Chancen zu beklagen, sollten wir uns nicht der Illusion hingeben, dass die Hygienemaßnahmen mit Abstandsregel, Mundschutz und Händedesinfektion so bald verschwinden werden. Wir werden mindestens bis zu einer kompletten Durchseuchung bzw. zur breiten Einführung eines Impfstoffes verschärfte Regeln einhalten müssen. Wer anderes behauptet oder will, der lebt in einer gefährlichen Illusion und ist ein Narr (meistens alte Männer).
Auch, wenn wir einen Impfstoff haben, werden wir nicht unser “altes Leben“ zurückkommen. Wir haben über Mitbürger aus Asien immer gelächelt, weil sie gerade auf Flugreisen einen Mundschutz tragen. Wir können davon ausgehen, dass auch wir Europäer in der Zukunft dauerhaft infektiologisch vorsichtiger sein werden, denn nach SARS (2002), MERS (2012) und COVID-19 (2019) kommt die nächste Virusepidemie bestimmt.
Literatur
- Center of Disease Control – Corona Virus Dieease 2019 (COVID-19) – Literatursammlung
- Doremalen N V Aerosol and surface stability of HCoV-19 (SARS-CoV-2) compared to SARS-CoV-1. N Engl J Med Mar 2020. DOI: 10.1056/NEJMc2004973
- Davies A et al. Testing the efficacy of homemade masks: would they protect in an influenza epidemic? Disaster Med Public Health Prep 2013;7:413-8
- Fox S et al. Pulmonary and Cardiac Pathology in Covid-19: The First Autopsy Series from New Orleans. medrixv April 2020. doi: https://doi.org/10.1101/2020.04.06.20050575
- Rudnick SN et al. Risk of indoor infection transmission estimated from carbon dioxide concentration. Indoor Air 2003;15:237-245
Cardiopraxis – Kardiologen in Düsseldorf & Meerbusch