Cholesterin – unabhängiger Risikofaktor für Herzinfarkt und Schlaganfall
Ein zu hohes Cholesterin im Blut hat Verengungen von Herzkranzarterien, Gehirn- und Beinarterien zur Folge. Dadurch kommt es nicht nur zu Durchblutungsstörungen, sondern mit zunehmendem Alter steigt auch das Risiko für akute Komplikationen, wie den Herzinfarkt und den Schlaganfall.
Der Zusammenhang zwischen einer Cholesterinerhöhung und der Arteriosklerose ist wissenschaftlich zweifelsfrei nachgewiesen. Dabei ist der Cholesterinwert des Menschen genetisch bestimmt und die Anlage zu hohem Cholesterin wird vererbt. Folglich lassen sich schon sogar im Kleinkindalter kleinste Ablagerungen in den Arterien histologisch, d.h. mit dem Mikroskop nachweisen, die sog. Stary-Lesions.
LDL-Cholesterin – der Hauptrisikofaktor
Wir kennen beim Cholesterin verschiedene Untertypen; das LDL-Cholesterin, das sog. „böse“ Cholesterin ist der Hauptrisikofaktor. Liegt bei Ihnen der LDL-Cholesterin-Wert im Blut über 160 mg/dl, dann ist Ihr Risiko für eine arteriosklerotische Erkrankung erhöht, vor allen Dingen dann, wenn weitere Risikofaktoren, wie z.B. Bluthochdruck, Diabetes mellitus oder Nikotingenuß hinzukommen.
In großen wissenschaftlichen Studien konnte durch eine medikamentöse LDL-Cholesterinsenkung mit Statinen eine Verringerung von Herzinfarkt- und Schlaganfallrate fast ausschließlich bei der Sekundärprävention, d.h. bei bereits vorbestehenden arteriosklerotischen Veränderungen sicher nachgewiesen werden. Je nach Risikokonstellation beträgt hier die Verringerung der Sterblichkeit z.T. über 50%.
Bei der Primärprävention, also dann, wenn noch keine Verkalkungen da sind, macht eine Senkung des LDL-Cholesterins nur bei sehr hohen Werten von >190 mg/dl bzw. in Verbindung mit anderen Risikofaktoren Sinn.
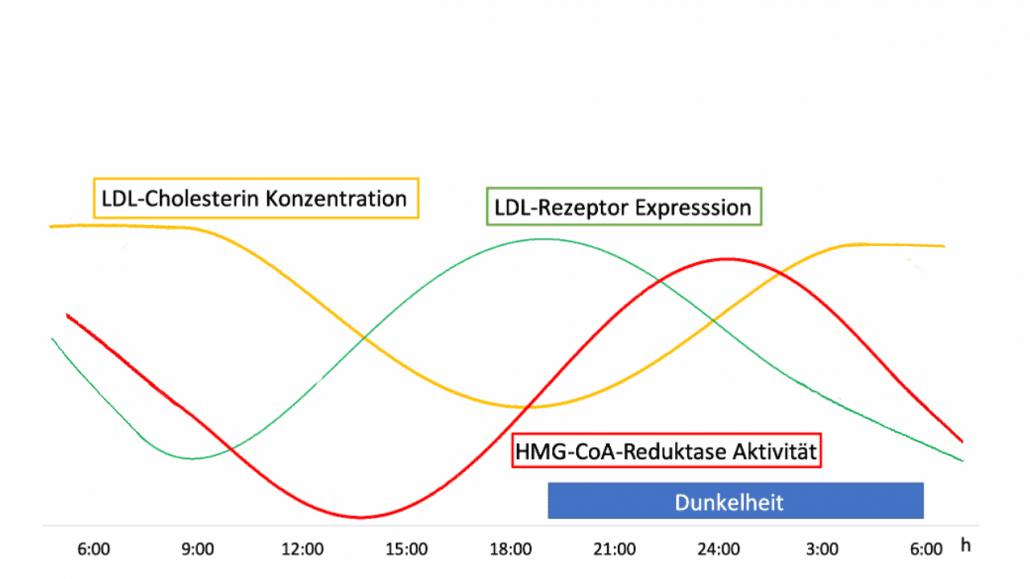
LDL-Cholesterinbildung in der Leber – läuft nach einer Inneren Uhr
Entscheidend für die Bildung von Cholesterin ist die Aktivität des Enzyms HMG-CoA-Reduktase in der Leber. Die Aktivität dieses Enzyms ist am frühen Nachmittag am niedrigsten und steigt dann um mehr als das 4-fache an und erreicht um Mitternacht seinen Gipfel. Anders formuliert, mit steigender Aktivität der HMG-CoA-Reduktase steigt auch die LDL-Konzentration im Blut.
Im Zusammenspiel mit der Aktivität des LDL-Cholesterin-Rezeptors in der Zellmembran, welcher für die Aufnahme von LDL-Cholesterin in die Zelle verantwortlich ist, sinkt das LDL-Cholesterin im Blut entsprechend am frühen Abend auf einen Tiefpunkt. Als Folge der Aktivität der HMG-Co-Reduktase steigt es von da aus bis zum frühen Morgen um ungefähr das Doppelte an. Vom Morgen bis zum frühen Nachmittag bleibt dann das LDL-Cholesterin auf einem stabil hohen Niveau, um dann wieder abzufallen. Folglich wird die Bildung von LDL-Cholesterin, ähnlich wie die meisten biologischen Prozesse, durch Ihre Inneren Uhren gesteuert.
Für die therapeutische Senkung des LDL-Cholesterins durch Statine ist die Blockierung der HMG-CoA-Reduktase ein sehr guter therapeutischer Angriffspunkt. Statine werden daher auch HMG-CoA-Reduktase Hemmer genannt. Wollen wir eine möglichst effektive Senkung von LDL-Cholesterin über den Tag erzielen, dann sollten wir den genetisch bestimmten Rhythmus der HMG-CoA-Reduktase berücksichtigen. Kurzum, ein Statin muss zum Zeitpunkt der maximalen Aktivität der HMG-CoA-Reduktase wirksam sein, das heißt also in der Nacht.
Diese Herangehensweise, die sich an den genetisch festgelegten biologischen orientiert nennen wir Chronopharmakotherapie. Übrigens ein weiterer hochrelevanter zirkardianer Rhythmus in der Herz-Kreislaufmedizin ist das Renin-Angiotensin-Aldosteron-System, ein Hauptangriffspunkt der Bluthochdrucktherapie.
Statine wirken unterschiedlich lang
Neben den chronobiologischen Aspekten mit der maximalen Aktivität der LDL-Cholesterinbildung in der Nacht müssen wir bei der Behandlung mit Statinen auch die Halbwertszeit in unsere therapeutischen Überlegungen miteinbeziehen. Die Halbwertszeit ist die Zeit, in der ein Medikament um 50% abgebaut ist. Zum Beispiel ist bei einer Halbwertszeit von 2 Stunden nach 8 Stunden nur noch 6,25% der ursprünglichen Dosis eines Medikamentes im Blut vorhanden.
Statine haben unterschiedliche Halbwertszeiten:
- Simvastatin: 2h
- Pravastatin: 2h
- Fluvastatin: 1-3h bzw. 9h (slow release Formen)
- Cerivastatin: 2-3h
- Lovavastatin: 2-5h
- Atorvastatin: 14h
- Rosuvastatin: 19h
Folglich ist für die Behandlung mit den verschiedenen Statinen daher ein optimales Timing wichtig. Würden Sie ein kurz-wirksames Statin um 8:00h morgens einnehmen, dann ist zum Zeitpunkt der maximalen Aktivität der LDL-Cholesterinbildung in der Nacht der Wirkstoff im Blut nicht mehr in einer therapeutischen Konzentration vorhanden.
Grundsätzlich gilt
- kurz-wirksame Statine (z. B. Simvastatin, Pravastatin): immer abends einnehmen
- lang-wirksame Statine (z. B. Atorvastatin, Rosuvastatin): können prinzipiell auch morgens eingenommen werden
Falls Ihnen eine morgendliche Einnahme ärztlich empfohlen wird, dann geht es ausschließlich darum die Regelmäßigkeit der Einnahme, die sog. Compliance sicherzustellen. Anders ausgedrückt, es ist einfacher ein Statin morgens mit den anderen Medikamenten einzunehmen, abends wird es häufiger mal vergessen.
Statine – weniger Nebenwirkungen durch geringere Dosis
Vor dem Hintergrund der möglichen Nebenwirkungen, vor allen Dingen im Bereich der Muskulatur (Schmerzen, Verspannungen, Schwäche), ist es sinnvoll, wenn Sie grundsätzlich eine möglichst geringe Dosis an Statinen einsetzen. Je geringer die Dosis der Statine, desto geringer ist die Wahrscheinlichkeit von Nebenwirkungen. Zum richtigen Zeitpunkt eingesetzt senken Statine so das LDL-Cholesterin um 35 bis 55 %.
Kurzum, auch lang-wirksame Statine sollten am besten am Abend eingenommen werden, um die Dosis und damit die Nebenwirkungen möglichst niedrig zu halten.
Statine – individuelle Dosisanpassung
Weiterhin ist zu berücksichtigen, dass Statine über das Cytochrom-P450-System der Leber mit anderen Medikamenten interagieren und so auch mehr oder weniger schnell abgebaut werden können. Somit kann die Wirkung bei Menschen individuell unterschiedlich sein.
In jedem Fall gilt es, den Erfolg der Statintherapie gemeinsam mit Ihrem Arzt zu überprüfen, ein LDL-Cholesterinwert von 70-100 mg/dl ist das therapeutische Ziel, z.B. nach einem Herzinfarkt. Eine Laborbestimmung 6 Wochen nach Beginn der Behandlung gibt hier eine erste Orientierung.
Ist allerdings einmal die richtige individuelle Dosis gefunden, dann bleibt dieses Ergebnis in der Regel stabil und Kontrollen brauchen nur noch sporadisch vorgenommen zu werden.
- Awad K et al. Curr Opin Lipid 2018;29:340-345
- Balasubramaniam S et al. Biochem J 1994;298:39-43
- Mega JL et al. Lancet. 2015; 385: 2264-2271
- Vallejo-Vaz AJ et al. Circulation 2017;136:1878-1891
Cardiopraxis – Kardiologen in Düsseldorf & Meerbusch