
Sport ist auch im Sommer gut für unsere Gesundheit, erfordert aber besondere Vorsicht. Beim Sport in der Hitze kommt es zu wichtigen Anpassungen im Körper.

Sport ist auch im Sommer gut für unsere Gesundheit, erfordert aber besondere Vorsicht. Beim Sport in der Hitze kommt es zu wichtigen Anpassungen im Körper.

Energy-Drinks sind beliebt, aber nicht ohne Risiko. Sie können Herzrasen, Bluthochdruck und sogar lebensgefährliche Herzrhythmusstörungen auslösen. Besonders Menschen ab 35 Jahren und Personen mit Vorerkrankungen

Wer kennt es nicht: Nach intensivem Sport oder ungewohnten Belastungen schmerzen, Muskeln und Gelenke, Arme und Beine fühlen sich schwer an, und jede Bewegung fällt
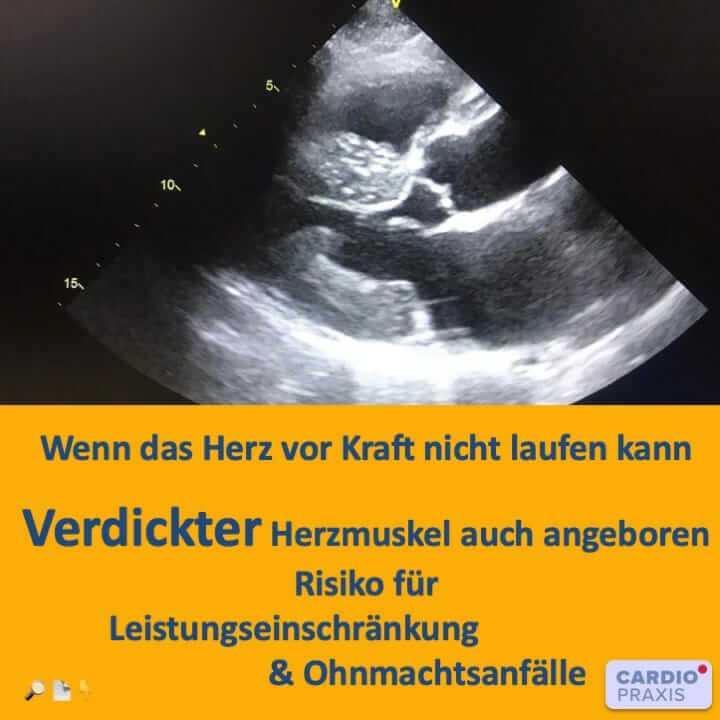
Mehr Muskelmasse! Das wünschen sich die meisten Menschen und trainieren hart dafür. Im Falle einer Herzmuskelverdickung ist dies eine gefährliche Entwicklung und muss behandelt werden.

Magnesium ist ein lebenswichtiges Mineral mit vielfältigen Funktionen im Körper, das häufig als Nahrungsergänzungsmittel eingenommen wird. Dieser Artikel beleuchtet die Wirkungen und möglichen Nebenwirkungen von
![[object Object]](https://www.cardiopraxis.de/wp-content/uploads/2024/06/mikrobiom-darm-relevanz-fuer-herzrasen-herzstolpern-blutdruckschwankungen.webp)
Wussten Sie, dass Ihr Darmmikrobiom eine entscheidende Rolle für Ihre Herzgesundheit spielt? Erfahren Sie in diesem Artikel, wie eine Dysbiose des Darms und eine entzündete
![[object Object]](https://www.cardiopraxis.de/wp-content/uploads/2018/02/grapefruit-und-medikamente-herz.webp)
Grapefruit ist eine beliebte Zitrusfrucht, doch Vorsicht: Sie kann die Wirkung vieler Medikamente verstärken. Im nachfolgenden Beitrag erfahren Sie, worauf Sie achten müssen. Grapefruit, auch

Barfußgehen ist nicht nur ein Trend, sondern fördert auf natürliche Weise die Gesundheit der Füße und des gesamten Körpers. Regelmäßiges Gehen ohne Schuhe kräftigt die

Regelmäßiger Sport ist gut für unsere mentale und körperliche Gesundheit. Neben Beruf und Familie kann es manchmal schwierig sein, ein Zeitfenster für Sport zu finden.

Wenn Sie an Herz-Kreislaufsymptomen leiden, ohne dass eine Ursache gefunden wird, dann kann ein Zusammenhang mit Störungen des Darms bestehen. Ein spezieller Joghurt kann Ihnen

Sport hält fit und gesund – auch in der Schwangerschaft! Moderater Sport hilft gegen die typischen Schwangerschaftsbeschwerden und kann ernsthafte Erkrankungen vorbeugen. Auf was Sie

Jeder, der regelmäßig Sport macht, kennt auch schon mal Phasen, in denen die Leistungsfähigkeit schwankt. Bei Frauen hat auch der weibliche Zyklus einen Einfluss auf

Wer richtig viel und intensiv Ausdauersport macht, kann Veränderungen im EKG aufweisen, die beim Athleten als normal gelten. Welche EKG-Veränderungen bei Sportlern normal sind, erfahren

Sie können Ihren Blutdruck auf natürliche Weise senken – durch weniger Kochsalz. Fast jeder dritte Mensch mit Bluthochdruck reagiert auf Salz empfindlich und könnte von

Viele Menschen gehen im Alltag ungesund. Aktives richtige Gehen mit muskulärer Körperspannung ist gesund, schützt vor akuten und chronischen Erkrankungen Ihres Körpers und bringt mehr

Haben Sie sich schon einmal gefragt, warum Sie so leicht erschöpft sind. Eine verringerte Toleranz für hohe Kohlendioxidwerte beziehungsweise niedrige Sauerstoffwerte, eine sogenannte eingeschränkte Apnoetoleranz

Der plötzliche Herztod bei Leistungssportlern wird in den Medien mit großer Aufmerksamkeit verfolgt und verunsichert stets aufs Neue: kann Sport gefährlich sein? Regelmäßiger Sport hält

Für den Trainingserfolg ist nicht nur die Intensität und die Häufigkeit der Sporteinheiten von Bedeutung, sondern auch die Ernährung: vor und nach dem Sport. Kohlenhydrate

Grünkohl mal ganz anders: besonders gesund durch eine kurze Kochzeit. Erfahren Sie jetzt, wie Sie dieses gesunde und leckere Essen zubereiten. Grünkohl ist ein

In den letzten Jahren ist klar geworden, dass Luftverschmutzung auch zu einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen führt. Dies führt zu einer Verkürzung unserer Lebenserwartung und
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen