
Benommenheit und Schwindel oder gar eine Ohnmacht hat jeder von uns schon mal erlebt. Die richtige diagnostische Einordnung ist wichtig, damit ernsthafte Ursachen nicht übersehen

Benommenheit und Schwindel oder gar eine Ohnmacht hat jeder von uns schon mal erlebt. Die richtige diagnostische Einordnung ist wichtig, damit ernsthafte Ursachen nicht übersehen

Wenn Sie an Herzrasen, schwankendem Blutdruck und Benommenheit leiden, dann können eine flache Atmung und/oder ein muskelschwacher Beckenboden vorliegen. Nachfolgend erfahren Sie, wie Sie die

Viele Menschen leiden an Nackenschmerzen, häufig auch an zervikalem Schwindel. Hier erfahren Sie, welcher Zusammenhang mit einer Atemmuskelschwäche bestehen kann und wie Sie sich helfen

Der plötzliche Herztod bei Leistungssportlern wird in den Medien mit großer Aufmerksamkeit verfolgt und verunsichert stets aufs Neue: kann Sport gefährlich sein? Regelmäßiger Sport hält

Herz-Kreislaufsymptome nach einer Impfung sind eher häufig. Hier erfahren Sie mehr zu den Ursachen, dem zeitlichen Verlauf und den Umgang mit Ihren Symptomen nach einer

Ein Herzschrittmacher schützt uns vor einem zu langsamen Herzschlag. Aber was ist zu langsam und wann ist er sinnvoll einzusetzen? Wir klären im Folgenden auf.

In der Kardiologie empfehlen wir unseren Patienten sowohl Herzschrittmacher als auch Defibrillatoren. Aber was ist eigentlich der Unterschied zwischen den Geräten und wann empfehlen wir
Wer will es nicht haben, das neue iPhone 12? Aber aufgepasst, das neue iPhone 12 hat einen stärkeren Magneten als Vorgängermodelle. Dies hat Bedeutung für

Viel Ruhe, kein Sport und keine körperliche Belastung. Das empfehlen Kardiologen, wenn Sie gerade eine Herzmuskelentzündung auskurieren müssen. Aber wann kann ich wieder sicher mit

Erkältung überstanden aber immer noch schlapp? Und besonders bei Belastung kommt Ihr Körper jetzt viel schneller an seine Grenzen? Symptome wie Herzrasen oder Luftnot nach
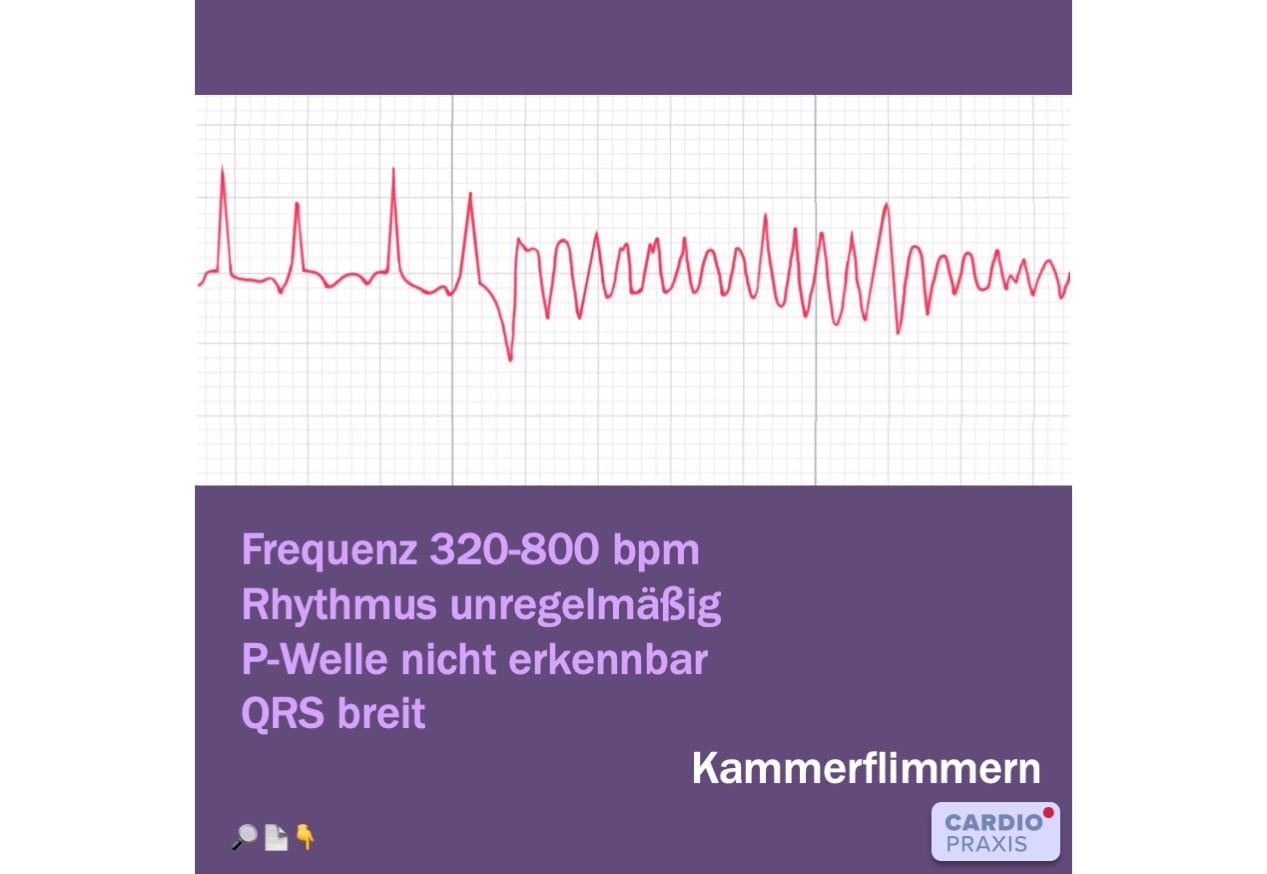
, Kammerflimmern im Langzeit-EKG Wenn Sie das oben gezeigte EKG auf Ihrer Apple-Watch sehen, dann handelt es sich um Kammerflimmern. Nun ist die Zeit sehr

, Kammerflimmern – häufigste Ursache für plötzlichen Herztod Kammerflimmern ist eine tödliche Herzrhythmusstörung, die unmittelbar zum Kreislaufstillstand führt und daher bei fehlender Therapie unausweichlich mit

Sehstörungen bei körperlicher Belastung – Ursache Vitamin B6?! Wir führen in der Cardiopraxis pro Jahr mehrere tausend Belastungs-EKGs durch. Dabei stoßen wir immer wieder
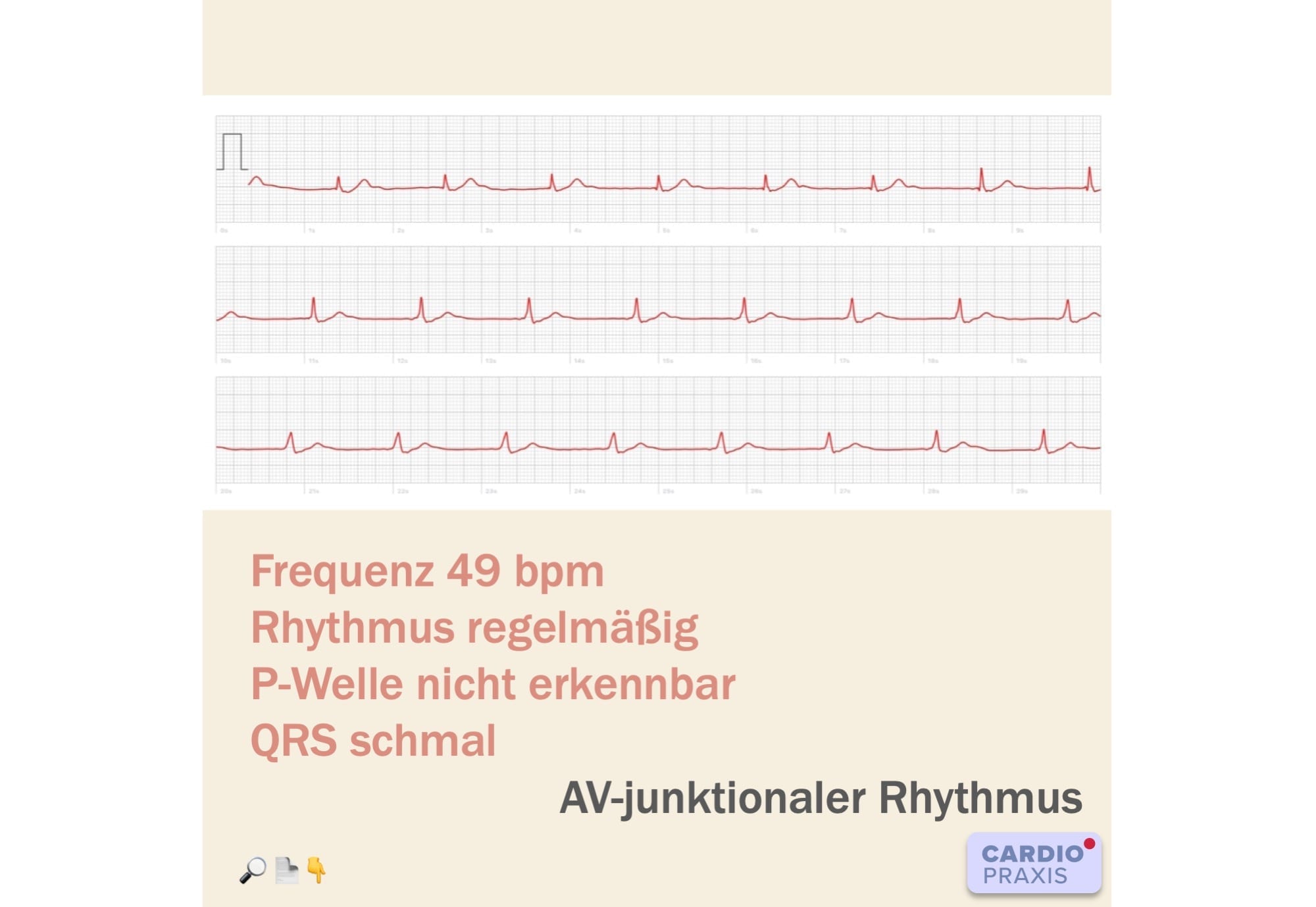
, Langsamer Herzschlag am Morgen nach dem Aufstehen – AV-junktionaler Rhythmus bei vagaler Gegenregulation Vorgeschichte – Übelkeit und Speichelfluss NACH dem Aufstehen Ein 61-jähriger gesunder

Kreislaufschwäche – Muskeln häufig das Problem Im Körperkreislauf unterscheiden wir den arteriellen und den venösen Kreislauf. Der arterielle Kreislauf versorgt den Körper z.B. mit

Beckenboden – Fundament für Frau und Mann Der Beckenboden ist das Fundament des Körperstammes. Sie benötigen einen kräftigen Beckenboden z.B. für eine gesunde Körperhaltung, eine

Blutfluss in den Venen – Bedeutung für den Kreislauf häufig unterschätzt Ihr Blut muss, nachdem es vom linken Herz aus über die Arterien das
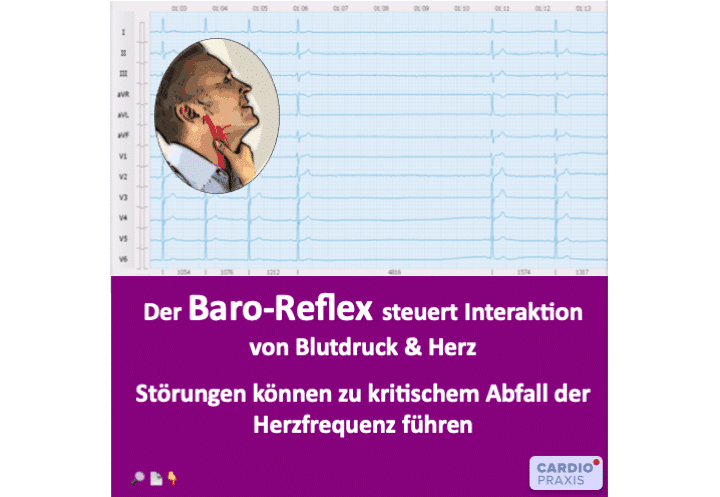
Der Baroreflex – Schutzmechanismus vor zu viel Druck und Dehnung Ihr Herz-Kreislaufsystem ist ein hydraulisches System, welches wesentlich durch die physikalischen Größen Druck und Fluss

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Beim Tauchen steigt der Druck mit zunehmender Tiefe. Wenn sich Taucher zu schnell vertikal im Wasser bewegen, etwa beim Auftauchen, kann es zu einem starken
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!
Liebe Patientinnen und Patienten,
am kommenden Montag, den 14. Juli 2025 schließen unsere beiden Praxen in Düsseldorf und Meerbusch bereits um 13.00 Uhr.
Ab Dienstagmorgen sind wir wieder wie gewohnt für Sie erreichbar.
Wir bitten um Ihr Verständnis.
Ihr Team der Cardiopraxis
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen