
Bewegung an der frischen Luft ist auch im Winter wichtig für unsere Gesundheit. Allerdings reagiert unser Körper bei niedrigen Temperaturen anders als im Sommer. Wer

Bewegung an der frischen Luft ist auch im Winter wichtig für unsere Gesundheit. Allerdings reagiert unser Körper bei niedrigen Temperaturen anders als im Sommer. Wer

Brustkrebs ist die häufigste Krebserkrankung bei Frauen in Deutschland. Eine antihormonelle Therapie kommt bei einem Großteil der Patientinnen zum Einsatz und hat im Vergleich zur

Nach einem Herzinfarkt spielen Entzündungsprozesse eine zentrale Rolle für Komplikationen und Folgeschäden. Das entzündungshemmende Medikament Colchicin kann das Risiko für erneute kardiovaskuläre Ereignisse deutlich senken.

Entzündliche Prozesse sind entscheidend für die Abheilung nach einem Herzinfarkt, können aber auch schwerwiegende Komplikationen verursachen. Dazu zählen Herzwandrupturen, Aneurysmabildung und Thrombusbildung im Herzen. Eine

Brustschmerzen und Engegefühl in der Brust können viele Ursachen haben. Mit dem Nitro-Spray Test lässt sich herausfinden, ob eine Durchblutungsstörung des Herzens dahintersteckt. Wir erklären

Manchmal können wir schon an der Haut ablesen, ob Sie ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen haben. Sogenannte Xanthome sind gelbliche Ablagerungen von Fetten in der

Haben Sie schon einmal vom sogenannten Broken-Heart-Syndrom gehört? Hier erfahren Sie mehr, wie es entsteht und wie Sie es verhindern können! Sie sehen gerade einen

Ein Herzinfarkt ist immer ein medizinischer Notfall, der schnellstmöglich behandelt werden muss. Doch was ist zu tun, wenn man im Ausland von einem Herzinfarkt betroffen

Bei Frauen kann die Cholesterinbestimmung vor der Menopause irreführend sein. Mit Beginn der Menopause steigt Cholesterin und damit das Herzinfarktrisiko deutlich an. Hier erfahren Sie

Sie können Ihren Blutdruck auf natürliche Weise senken – durch weniger Kochsalz. Fast jeder dritte Mensch mit Bluthochdruck reagiert auf Salz empfindlich und könnte von

Stillen hat für Mutter und Kind viele Vorteile. Es schützt das Neugeborene in den ersten Lebensmonaten vor Infektionen, versorgt es mit optimalen Nährstoffen und fördert

Hoher Blutdruck ist eine der bedeutsamsten Ursachen für Herzinfarkte, Schlaganfälle und Durchblutungsstörungen. Frauen und Männer unterscheiden sich auch im Auftreten und im Verlauf von kardiovaskulären

Was sind Bypässe am Herzen, warum werden sie angelegt und was ist im weiteren Verlauf wichtig? Das erklären wir Ihnen im Folgenden: Sie sehen

Die aortokoronare Bypassoperation ist eine große Operation. Für einen optimalen Verlauf zur raschen Genesung nach der Operation sollten einige Verhaltensregeln beachtet werden. Wir klären auf!

Die klassischen Risikofaktoren für Herz-Kreislauf-Erkrankungen sind gut bekannt und betreffen beide Geschlechter. Daneben gibt es aber auch spezifisch weibliche Risikofaktoren, die die kardiovaskuläre Gesundheit gefährden
![healthtext im bild iv 20 [automatisch gespeichert]](https://www.cardiopraxis.de/wp-content/uploads/2022/01/HealthText-im-Bild-IV_20-Automatisch-gespeichert.jpeg)
Bei Menschen mit Bluthochdruck erleben wir häufig, dass gerade im Winter der Blutdruck erhöht ist. Hier erfahren Sie, warum das so ist und was Sie

In den letzten Jahren ist klar geworden, dass Luftverschmutzung auch zu einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen führt. Dies führt zu einer Verkürzung unserer Lebenserwartung und

Bei Schmerzen hinter dem Brustbein denken wir alle an das Herz. Auch die Speiseröhre verläuft hinter dem Herzen, etwa mittig im Brustkorb. Wie Angina Pectoris

Belastungstests gehören zu den wichtigsten diagnostischen kardiologischen Verfahren. In der Regel sind sie sehr sicher, Komplikationen treten extrem selten auf. Bei welchen akuten Erkrankungen kein
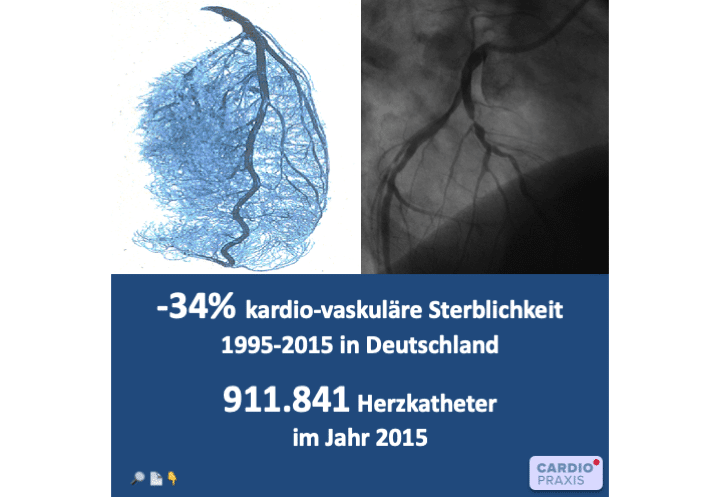
Zahlreiche Maßnahmen der sog. Koronaren Versorgungskette zur Behandlung der koronaren Herzkrankheit haben sich insbesondere seit Beginn der 90er Jahre eindrucksvoll verbessert. Vor allen Dingen die
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!
Liebe Patientinnen und Patienten,
am kommenden Montag, den 14. Juli 2025 schließen unsere beiden Praxen in Düsseldorf und Meerbusch bereits um 13.00 Uhr.
Ab Dienstagmorgen sind wir wieder wie gewohnt für Sie erreichbar.
Wir bitten um Ihr Verständnis.
Ihr Team der Cardiopraxis
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen