
Wussten Sie, dass Ihre Schlafposition einen großen Einfluss auf Gesundheit und Wohlbefinden hat? Erfahren Sie, welche Körperhaltung im Bett für Rücken, Atmung, Magen und Herz-Kreislauf-System

Wussten Sie, dass Ihre Schlafposition einen großen Einfluss auf Gesundheit und Wohlbefinden hat? Erfahren Sie, welche Körperhaltung im Bett für Rücken, Atmung, Magen und Herz-Kreislauf-System

Ist bei Ihnen oder einer Angehörigen die Diagnose „Mitralklappenprolaps“ gestellt worden. In der Tat kommt der Mitralklappenprolaps häufig vor, ist aber meistens harmlos. Hier erfahren
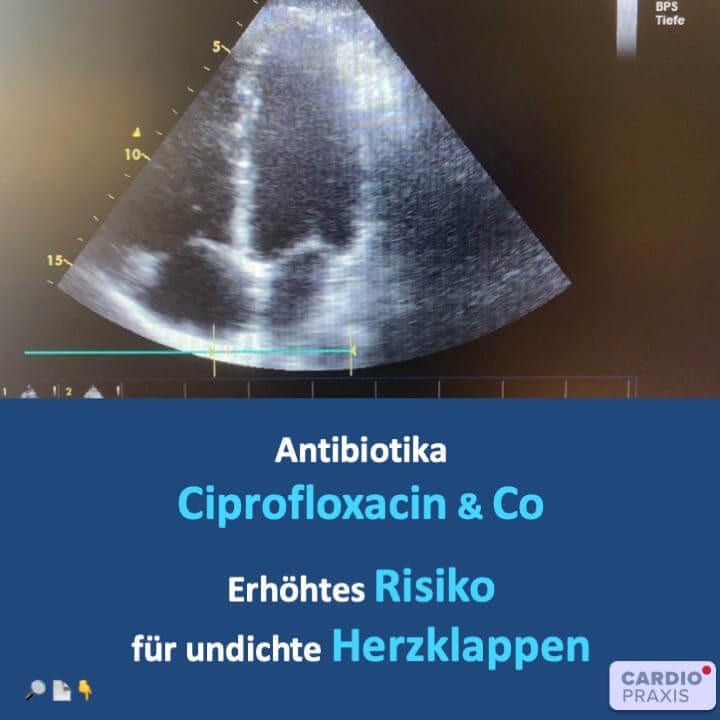
Herzklappen sind wichtig für ein leistungsfähiges Herz-Kreislaufsystem. Antibiotika vom Typ der Gyrasehemmer können bei Risikopatienten zu einer kritischen Herzklappenschädigung beitragen. Antibiotika Ciprofloxacin, Levofloxacin & Co.

ATTR-Amyloidose und AL-Amyloidose machen 95% der Herzbeteiligung aus Die beiden häufigsten kardialen Amyloidosen sind die ATTR-Amyloidose und die AL-Amyloidose. Die Ursachen beider Amyloidose-Formen sind komplett
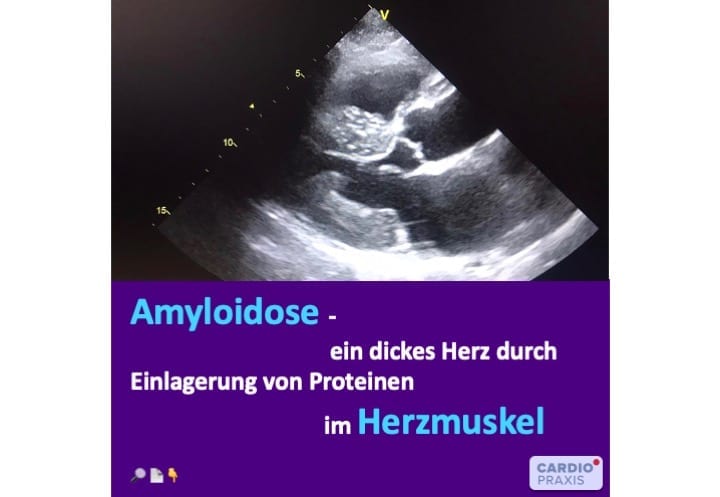
Amyloidosen: überschüssige Eiweißbildung mit Ablagerung in Organen Amyloidosen sind ein Oberbegriff für verschiedene Eiweißspeicher-Erkrankungen, die sich in Ursachen, Prognosen und Therapien unterscheiden. Hierbei produzieren Zellen

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Eine Endokarditis ist eine bakterielle Entzündung der Herzinnenhaut, die besonders die Mitral- und Aortenklappe betrifft. Zwischen 3 und 10 von 100.000 Menschen erkranken jährlich daran

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Wenn die Verbindungsklappe zwischen linker Vorkammer und linker Hauptkammer nicht richtig schließt, spricht man in der Medizin von einer Mitralklappeninsuffizienz. Zwischen 800.000 und 1 Mio.

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Wenn die Aortenklappe verengt ist, spricht man von einer Aortenklappenstenose. Sie ist die häufigste Klappenerkrankung in Europa, etwa 7 % aller Menschen über 65

Die Verbindungsklappe zwischen linker Hauptkammer und Hauptschlagader, die sogenannte Aortenklappe, ist bei manchen Menschen undicht. Man spricht dann von Aortenklappeninsuffizienz. Sie kann angeboren sein, aus

Ein Persistierendes Foramen ovale (= PFO) ist ein Relikt des kindlichen Kreislaufes, wie er im Mutterleib funktionierte. Denn dort erfolgt die Sauerstoffaufnahme noch über die

Jedes 100. Neugeborene kommt mit einem Herzfehler zur Welt. Meistens entsteht dieser in der frühen Phase der Organbildung zwischen der 5. und 8. Schwangerschaftswoche. Zu

Die Funktion einer Herzklappe kann grundsätzlich auf zwei verschiedene Weisen gestört sein: Bei einer Klappen-Insuffizienz (Undichtigkeit) schließt die Herzklappe nicht richtig und ein Teil des
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen