
Medikamente können einen Mikronährstoffmangel verursachen, was wiederum Folgen für Ihre körperliche und geistige Leistungsfähigkeit hat. Hier erfahren Sie mehr. Mikronährstoffmangel – Nebenwirkung von Medikamenten?

Medikamente können einen Mikronährstoffmangel verursachen, was wiederum Folgen für Ihre körperliche und geistige Leistungsfähigkeit hat. Hier erfahren Sie mehr. Mikronährstoffmangel – Nebenwirkung von Medikamenten?
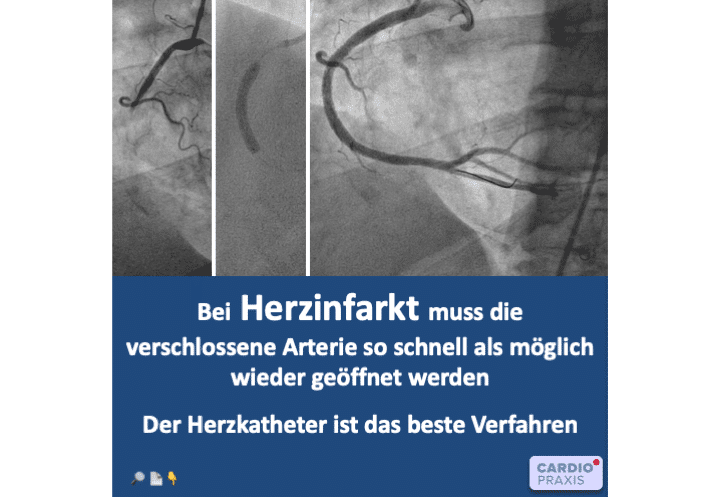
Herzinfarkt – verschlossene Herzkranzarterie schnell wiedereröffnen Bei einem Herzinfarkt kommt es darauf an, die verschlossene Herzkranzarterie wieder zu öffnen. Unser Ziel ist es den Blutfluss

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Ablagerungen (Plaques) in den Herzkranzarterien sind wie Vulkane. Sie können lange Zeit ruhen, bis sie ausbrechen und großen Schaden anrichten. Herzinfarkte entstehen meistens durch das
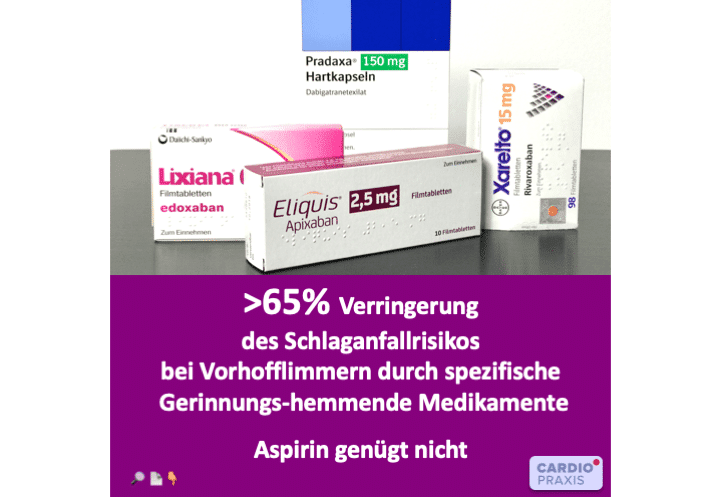
Um einen Schlaganfall bei Vorhofflimmern vorzubeugen, sind Medikamente wichtig, die die Blutgerinnung hemmen. Aspirin zum Beispiel verringert das Schlaganfallrisiko um ca. 40 %, gegen Gerinnungseiweiße

Aspirin mit dem Wirkstoff Acetylsalicylsäure ist ein sehr wertvolles Medikament, das schmerzlindernd, entzündungshemmend und fiebersenkend eingesetzt wird. Der Wirkstoff ist in Weidenrinde (lat. Salix) enthalten
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!

Unsere Schließzeiten über die Feiertage
Am 23. Dezember haben wir in Meerbusch noch bis 14 Uhr und in Düsseldorf bis 17 Uhr geöffnet.
Zwischen dem 24. Dezember und 01. Januar sind unsere beiden Praxen geschlossen.
Wir wünschen Ihnen schöne Feiertage und alles Gute für 2026!

Liebe Patientinnen und Patienten,
am Rosenmontag, dem 16. Februar 2026, bleiben unsere Praxen in Düsseldorf und Meerbusch ganztägig geschlossen.
Ab Dienstag um 8.00 Uhr sind wir wieder für Sie erreichbar.
Liebe Grüße
Ihr Cardiopraxis-Team
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen