![[object Object]](https://www.cardiopraxis.de/wp-content/uploads/2018/12/schlaganfall-sofort-erkennen-fast-test-1.webp)
Ein Schlaganfall ist ein medizinischer Notfall, der schnelles Handeln erfordert. Mit der FAST-Regel können Sie die Anzeichen eines Schlaganfalls erkennen und sofort den Notruf 112
![[object Object]](https://www.cardiopraxis.de/wp-content/uploads/2018/12/schlaganfall-sofort-erkennen-fast-test-1.webp)
Ein Schlaganfall ist ein medizinischer Notfall, der schnelles Handeln erfordert. Mit der FAST-Regel können Sie die Anzeichen eines Schlaganfalls erkennen und sofort den Notruf 112

In Westeuropa kommt Vorhofflimmern bei 1 bis 2 % der Bevölkerung vor. Vorhofflimmern erhöht das Schlaganfallrisiko um das 5-fache! Mit zunehmendem Alter tritt es
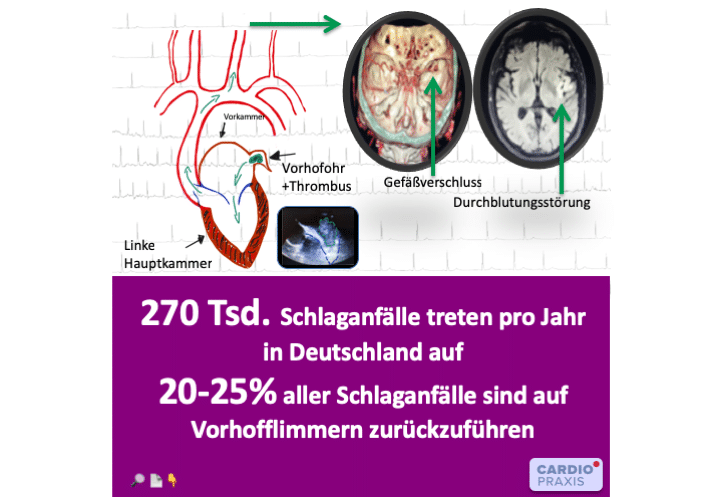
Wenn Vorhofflimmern auftritt, ist die Muskulatur des Vorhofs zum Stillstand gekommen. Das führt dazu, dass das Blut im Vorhof nicht mehr richtig durchmischt wird. Im
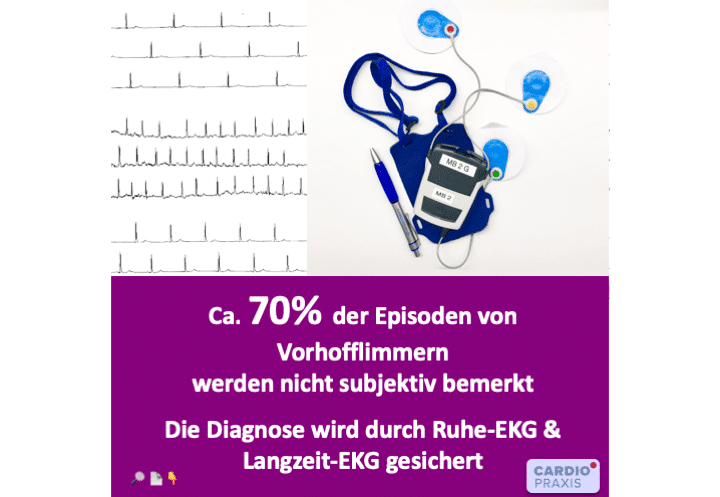
Vorhofflimmern kann zu Symptomen führen wie zum Beispiel Leistungsschwäche, Luftnot und Unruhegefühl. Allerdings tritt es in den meisten Fällen – zu ca. 70 % –
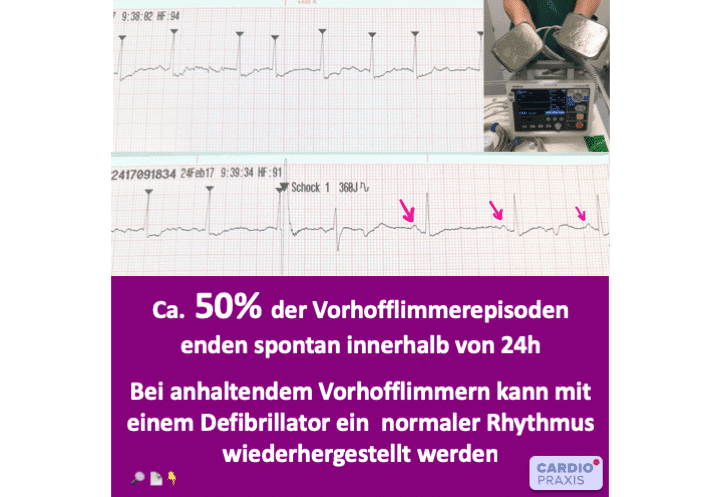
48 Stunden nach Einsetzen von Vorhofflimmern steigt auch das Risiko für einen Schlaganfall – eine akute Therapie ist gefragt. Sie hat vier Hauptangriffspunkte: Schlaganfall verhindern:

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten

Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten
Erhalten Sie unseren Kardiologie-Newsletter einmal im Monat mit allen wichtigen Updates rund um kardiologische Themen. Bleiben Sie stets informiert. Für Ihr Herz und Ihre Gesundheit!
Liebe Patientinnen und Patienten,
am kommenden Montag, den 14. Juli 2025 schließen unsere beiden Praxen in Düsseldorf und Meerbusch bereits um 13.00 Uhr.
Ab Dienstagmorgen sind wir wieder wie gewohnt für Sie erreichbar.
Wir bitten um Ihr Verständnis.
Ihr Team der Cardiopraxis
ab Dienstag, 30. Juli 2024 werden wir unsere Terminbuchungssoftware von Samedi auf Doctolib umstellen. Zusätzlich freuen wir uns, Ihnen die Einführung unserer neuen Online-Rezeption anzukündigen. Mit diesen Veränderungen können wir unseren Service für Sie weiter verbessern.
Um Ihnen den Übergang so reibungslos wie möglich zu gestalten, haben wir intensive Vorbereitungen getroffen. Alle bereits vereinbarten Termine werden automatisch in Doctolib übertragen! Sie müssen sich also keine Sorgen machen – kein geplanter Termin geht verloren, ganz gleich ob Sie diesen online via Samedi oder bei uns direkt gebucht haben.
Dank unserer neuen und innovativen Online-Rezeption, die Sie auf unserer Website unten rechts finden, erreichen Sie uns auf direktem Wege auch außerhalb der Sprechzeiten und umgehen so die Wartezeit am Telefon. Nebst Terminvereinbarungen können Sie auf diesem Wege unter anderem auch unkompliziert Rezepte und Befunde anfordern.
Falls Sie Fragen oder Bedenken bezüglich der Umstellung haben, stehen wir Ihnen selbstverständlich zur Verfügung. Unser Praxisteam ist darauf vorbereitet, Ihnen zu helfen. Weitere Informationen zu Doctolib erhalten Sie hier in unserer Cardiothek.

Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr Informationen