Herzinfarkt – Ischämie mit Missverhältnis von Sauerstoffangebot und Bedarf als Ursache
Der Herzinfarkt ist die häufigste und damit auch bekannteste Unterform einer Herzmuskelverletzung. Im Gegensatz zu anderen Formen der Herzmuskelverletzung ist der Herzinfarkt durch ein Missverhältnis zwischen Sauerstoffangebot und Sauerstoffbedarf des Herzmuskels gekennzeichnet.
Das Missverhältnis zwischen Sauerstoffangebot und -bedarf wird auch Ischämie genannt. Ist die Ischämie anhaltend, dann beginnt das sehr Sauerstoff-sensible Herzmuskelgewebe nach 10-20 Minuten unwiederbringlich abzusterben. Folglich ist eine Ischämie von ganz spezifischen biochemischen Stoffwechselprozessen begleitet, die den Herzinfarkt von anderen Formen der Herzmuskelverletzung unterscheiden. Am Ende dieses Prozesses steht dann die Bildung einer Narbe.
Störung des Sauerstoffangebots. Die häufigste Ursache eines Herzinfarktes ist eine Verringerung des Sauerstoffangebotes. In diesem Sinne kennen wir als häufigste und damit auch bekannteste Form die Blockierung des Blutflusses als Folge einer akuten Verlegung einer Herzkranzarterie durch ein Blutgerinnsel. Folglich ist bei einem gleichbleibendem Sauerstoffbedarf so das Sauerstoffangebot kritisch verringert.
Störungen des Sauerstoffbedarfs. Eine Störung des Sauerstoffbedarfs bei gleichleibendem Angebot ist eher selten. Wir kennen es z.B. bei einem langanhaltenden sehr schnellen Herzschlag ohne relevante Verengung der Herzkranzarterien.
Andere Formen der Herzmuskelverletzung. Bei anderen Formen der Herzmuskelverletzung spielen im Gegensatz zur Ischämie andere biochemische oder mechanische Ursachen, wie z.B. die toxische Zerstörung von Herzmuskelgewebe bei generalisierten Entzündungen oder eine traumatische Verletzung eine Rolle.
Definition Herzinfarkt
Der Herzinfarkt wird im medizinischen Alltag definiert durch:
- akuter Anstieg und Abfall von Troponin
- Nachweis einer Durchblutungsstörung
und außerdem mindestens eines der folgenden Kriterien:
- akute Symptome
- neue typische EKG-Veränderungen, zum Beispiel Q-Zacke
- neue Wandbewegungsstörung des Herzmuskels
- Nachweis eines Gefäßverschlusses oder eines Gerinnsels
Allerdings kennen wir ganz unterschiedliche Myokardinfarkttypen, welche unterschiedlichen Mechanismen unterliegen. Sie haben unterschiedliche Prognosen und werden zum Teil auch unterschiedlich behandelt.
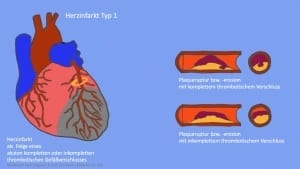
Myokardinfarkttyp MI 1 – spontane akute Verlegung eines Herzkranzgefäßes ohne Zusatzfaktoren
Der Myokardinfarkttyp MI 1 ist der typische Herzinfarkt, so wie wir ihn überwiegend kennen und er auch dementsprechend am häufigsten auftritt. Es liegt ein akutes Missverhältnis von Sauerstoffangebot und -bedarf im Herzmuskel vor, was aufgrund einer Veränderung der Wandstruktur einer Herzkranzarterie verursacht wird. Häufigster Ausgangspunkt sind der Einriss einer Plaque oder ein Ulcus der Gefäßinnenwand, welche die Bildung eines Blutgerinnsels zur Folge haben, welches dann akut das Herzkranzgefäß verlegt. Eine weitere Ursache kann eine Dissektion, d.h. ein spontaner Einriss der Gefäßinnenwand sein, der dann zur akuten Durchblutungsstörung führt.
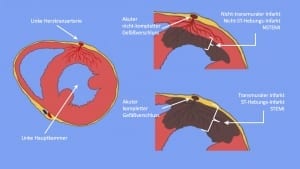
Die Unterscheidung des Schweregrades des Herzinfarktes orientiert sich daran, wieviel des Querdurchmessers der Herzmuskelwand von der akuten Durchblutungsstörung geschädigt wird. Dabei sind besonders die innen liegenden Wandabschnitte gefährdet. Wir unterscheiden folglich einen nicht-transmuralen Herzinfarkt, der nur die Innenschicht erfasst, von einem transmuralen Infarkt, wo der gesamte Querdurchmesser der Wand betroffen ist.
Beispielsweise können wir häufig einen nicht-transmuralen von einem transmuralen Herzinfarkt recht gut im EKG abschätzen. Wenn nicht alle Wandabschnitte betroffen sind, also im Falle des nicht-transmuralen Infarktes, sprechen wir von einem sog. NSTEMI, d.h. von einem Nicht-ST-Hebungsinfarkt, weil die ST-Strecke im EKG nicht typisch angehoben ist. Sind allerdings alle Wandabschnitte erfasst, dann sehen wir im EKG häufig sogenannte ST-Streckenhebungen und wir sprechen dann von einem STEMI oder einem ST-Hebungsinfarkt.
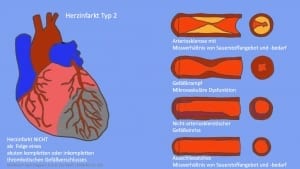
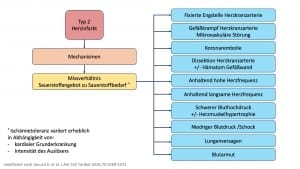
Myokardinfarkttyp MI 2 – Veränderungen in einem Herzkranzgefäß plus weitere Faktoren
Auch beim Myokardinfarkttyp MI2 liegt ein akutes Missverhältnis von Sauerstoffangebot und -bedarf im Herzmuskel vor, allerdings ohne das Vorhandensein einer akuten Veränderung der Wandstruktur der Herzkranzarterien. Häufig ist die Grundlage eine Funktionsstörung der Herzkranzarterie auf der Grundlage von minimalen Veränderungen. Diese haben dann einen sogenannten Koronarspasmus zur Folge. Auch eine koronare Embolie, langanhaltendes Herzrasen bei vorbestehender Engstelle des Herzgefäßes sowie auch ein niedriger Blutdruck kann eine kritische Durchblutungsstörung des nachgeschalteten Gewebes verursachen. Weitere Gründe sind ein langsamer Herzschlag, die sogenannte Bradykardie, eine schwere Blutarmut mit Verlust an Sauerstoffträgern oder auch ein Sauerstoffmangel, der durch Veränderungen der Lunge bedingt ist. Des weiteren kann auch ein Kreislaufschock mit Blutdruckabfall einen Herzinfarkt bei vorbestehenden koronaren Veränderungen verursachen.
Um einen Myokardinfarkttyp MI 2 zu definieren, ist auch hier eine Minderdurchblutung des Herzmuskels, z.B. im EKG, notwendig. In der Regel wird hier nicht das Herzkranzgefäß behandelt, sondern stattdessen wird die Grunderkrankung therapiert. Auf den Intensivstationen ist diese Form des Myokardinfarktes häufiger vertreten und die Prognose ist schlecht.
Myokardinfarkttyp MI 3 – Hauptursache für den plötzlichen Herztod
Die meisten Fälle des sogenannten plötzlichen Herztodes werden durch einen Herzinfarkt bzw. Kammerflimmern verursacht. Es erfolgt demnach die Zuordnung des plötzlichen Herztodes auf der Grundlage der oben genannten Kriterien.
Myokardinfarkttyp MI4 – Herzinfarkt durch Herzkathetereingriff (z.B. Stent)
Der Herzinfarkttyp MI4 wird verursacht durch eine kathetergestützte Intervention, in der Regel durch die Implantation eines Stents. Beispielsweise ist der Stent ein Fremdkörper, bei dem folgerichtig die Neigung besteht, dass sich in der Stentstruktur ein Blutgerinnsel bildet. Aus diesem Grund erhalten Menschen, die einen Stent implantiert bekommen haben, über einen begrenzten Zeitraum die Kombination aus zwei Blutplättchenhemmern.
Bei Myokardinfarkttyp MI 4 unterscheiden wir die akute Form, welche innerhalb von 24 Stunden nach einem Eingriff auftritt. Folgerichtig ist ein solches Ereignis in der Regel eine unmittelbare Folge der Implantationstechnik. Es gibt aber auch subakute Formen, welche nach mehr als 1 und bis zu 30 Tagen nach der Stentimplantation vorkommen. So wie bei der deutlich selteneren späten Form, welche sich nach mehr als 30 Tagen bis hin zu 1 Jahr nach der Implantation ereignet, spielt auch hier häufig die Nichteinnahme der sogenannten Zweifachhemmung der Blutplättchen, z.B. Aspirin plus Clopidogrel eine Rolle.
Um einen Myokardinfarkttyp MI 4 zu definieren, muss in der Koronarangiografie nachgewiesen werden, dass der Stent die Ursache des Ereignisses ist.
Myokardinfarkttyp MI 5 – Herzinfarkt nach aorto-koronarer Bypassoperation
Der Herzinfarkt MI5 tritt nach aorto-koronarer Bypass-Operationen auf und ist Folge einer unzureichenden operativen Versorgung des Herzmuskelgewebes. Kurzum sprechen wir von einem postoperativen Myokardinfarkt Typ 5, wenn das Herzmuskel-spezifische Protein Troponin innerhalb von 48 Stunden postoperativ auf Werte um das 10-fache der oberen Normgrenze ansteigt. Unter dem Strich ist auch hier der angiografische Nachweis eines verschlossenen Blutgefässes im Herzkatheter entscheidend richtungsweisend.
Weitere Form des Herzinfarktes – Reinfarkt und stummer Herzinfarkt
Ein akuter Herzinfarkt innerhalb von 28 Tagen nach dem Erstereignis wird als Reinfarkt bezeichnet.
Ein stummer Herzinfarkt hat die Zeichen des stattgehabten Herzinfarktes ohne Symptome. Beispielsweise fällt er meistens durch pathologische Veränderungen im EKG (sogenannter R-Verlust, Q-Zacken) auf. Darüber hinaus kann im Kardio-MRT der Verlust von vitalem Herzmuskel nachgewiesen werden. Weitere Belege für einen stummen Herzinfarkt sind pathologische Befunde, wie etwa das Auftreten von regionalen Wandbewegungsstörungen in der Echokardiografie oder aber auch ein Gefäßverschluss in der Angiografie, der ohne durch für den Betroffenen erinnerbare Symptome aufgetreten ist.
Literatur
Cardiopraxis – Kardiologen in Düsseldorf & Meerbusch