Non-Compaction Kardiomyopathie – eine angeborene Herzschwäche
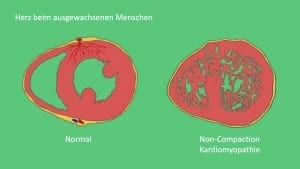
Die sog. Non-Compaction Kardiomyopathie (NCC) ist eine Entwicklungsstörung des Herzmuskels bei der sich das menschliche Herz nicht richtig verdichtet, das Herz ist dann zerklüftet wie ein Schwamm.
Die NCC gilt nach der Dilatativen Kardiomyopathie (sog. DCM) und der Hypertrophen Kardiomyopathie (sog. HCM) als die dritthäufigste genetisch bedingte Herzmuskelerkrankung. Die Häufigkeit wird dabei 3-4% aller Patienten mit Herzschwäche bzw. bei 0,014% bis 1,3% aller Herzultraschalluntersuchungen angegeben. Die genaue Häufigkeit der NCC ist unbekannt, weil asymptomatische Menschen in der Regel nicht untersucht werden und zahlreiche Fälle in Anbetracht der nicht immer einfachen Diagnose im Ultraschall wahrscheinlich häufig unerkannt bleiben.
Non-Compaction Kardiomyopathie – eine genetische Entwicklungsstörung in der Embryonalphase
Die Non-Compaction Kardiomyopathie ist Ausdruck einer genetischen Entwicklungsstörung während der Embryonalphase; mehr als 10 Gene der kardialen Muskelbildung sind beteiligt. Einige dieser Gene werden dabei über das X-Chromosom, andere autosomal dominant vererbt.
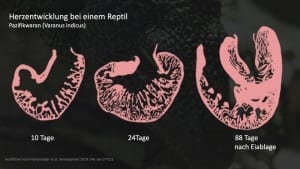
In der frühen Embryonalzeit ist das Herz stark zerklüftet und verdichtet sich dann bei der menschlichen Entwicklung ab der 5.-8. Schwangerschaftswoche zunehmend. Bei der NCC tritt meistens nur in einzelnen Abschnitten vor allen Dingen der linken Herzkammer ein Entwicklungsstop ein, die “Schwammstruktur“ bleibt dort bestehen. In sehr seltenen Fällen kann auch eine Herzklappe funktionell nicht vorhanden sein (sog. Atresie).
Non-Compaction Kardiomyopathie – ein Spiegel der Evolution
In der Evolutionsbiologie gilt der Leitsatz: die Phylogenese (phylo, gr. Stamm) findet in der Ontogenese (onto, gr. das Seiende) statt. Anders gesagt, die Entwicklung einer Gattung (Phylogenese) wird bei der Entwicklung des Einzelnen (Ontogenese) durchlaufen.
Das bedeutet, dass auch Menschen während der Embryonalphase, d.h. in den ersten 3 Monaten im Mutterleib die verschiedenen Stufen der Menschwerdung im Verlauf der Evolution abbilden. Folglich befindet sich ein Embryo zeitweise auch in einem “Reptilienstadium“.
Reptilien, z.B. Schlangen oder Krokodile nennen wir auch Kriechtiere (reptere, lat. kriechen). Die maximale Ausdehnung des Körpers von Reptilien ist horizontal und sie bewegen sich so auch horizontal kriechend. Das bedeutet für den Reptilienkreislauf, dass Blut überwiegend auf der Höhe des Herzens zirkuliert und vom Herz nicht gegen die Schwerkraft nach oben gepumpt werden muss. Kurzum, das Reptilienherz muss nicht so viel arbeiten. Daher genügt eine nicht-kompakte Herzmuskelwand, um den Körper in der Horizontalen ausreichend mit Blut zu versorgen.
Bei der Durchblutung des Herzmuskels selber mit sauerstoffreichem Blut unterscheiden wir eine direkte und eine indirekte Versorgung. Während bei der indirekten Versorgung das sauerstoffreiche Blut über die speziellen Herzkranzarterien von der Außenseite des Herzens dem Herzmuskel zugeführt wird, erfolgt die Sauerstoffaufnahme beim direkten Mechanismus von innen, d.h. direkt von der Herzkammer aus.
Das Reptilienherz ist hier ein gutes Beispiel für eine direkte Sauerstoffversorgung der Herzmuskulatur, d.h. durch Umspülung der Muskulatur und damit durch den direkten Kontakt von sauerstoffreichem Blut in der Herzkammer mit dem Herzmuskel. Das erklärt auch, warum die zerklüftete Schwammstruktur für das Reptilienherz so günstig ist. Sie stellt eine Oberflächenvergrößerung dar und ermöglicht so, dass möglichst viel arterielles Blut direkten Kontakt mit dem Herzmuskel hat und ihn mit Sauerstoff versorgt. Daher sind Herzkranzarterien bei Reptilien, z.B. im Gegensatz zum Menschen nur spärlich ausgeprägt oder gar nicht vorhanden.
Non-Compaction Kardiomyopathie – Kreislauf gegen die Schwerkraft
Im Gegensatz zu Reptilien verbringen Menschen den überwiegenden Teil des Tages in der Vertikalen, d.h. stehend, gehend oder sitzend. Da ca. 3/7 des menschlichen Körpers oberhalb der Herzebene liegen, muss das menschliche Herz so auch sauerstoffreiches Blut gegen die Schwerkraft zum Kopf und damit zum Gehirn pumpen.
Hinzu kommt, dass der Mensch eine Skelettmuskulatur hat, die sowohl auf die Schnell- als auch Ausdauerkraft ausgerichtet ist. Sie trägt somit im Vergleich zum Reptil zu einem höheren Gewebswiderstand bei gegen den das menschliche Herz anpumpen muss, um einen Blutkreiskreislauf aufrecht zu erhalten.
Hier gilt: je kompakter der Herzmuskel ist, desto besser ist die Kraftentwicklung gegen einen Widerstand, z.B. gegen die Schwerkraft oder den Gewebswiderstand ebenfalls kompakter Organe oder Muskeln.
Ein Reptilienherz ist folglich schon aufgrund der muskulären Struktur für einen vertikalen Kreislauf nicht geeignet. Hinzu kommt, dass die direkte Versorgung des Herzmuskels mit sauerstoffreichem Blut von der Herzkammer aus nicht ausreicht, um ein kompaktes Herz mit Blut zu versorgen. Deshalb haben Lebewesen, die im Wachzustand überwiegend in der Vertikalen aktiv sind, das spezialisierte Herzkranzgefäßsystem mit der dazugehörigen Mikrozirkulation. So können auch die kompakten Wandanteile des Herzmuskels ausreichend mit Sauerstoff versorgt werden.
Aus den genannten Zusammenhängen wird deutlich, dass ein vollständig oder teilweise nicht-kompaktes menschliches Herz im Laufe des Lebens durch die Aktivität in der Vertikalen überlastet wird. Das ist der Grund für das erhöhte Risiko für eine Herzschwäche bei der Non-Compaction Kardiomyopathie.
Non-Compaction Kardiomyopathie – Herz-MRT ist der Goldstandard
Bei der Diagnose der NCC ist das Herz-MRT die beste Methode, der sog. Goldstandard, weil hier im bewegten Bild alle Abschnitte des Herzens bis hin in die Herzspitze dargestellt werden können. Die Computertomografie des Herzens zeigt nur ein stehendes Bild und beim Herzultraschall, der Echokardiografie sind die Herzspitze und die rechte Herzkammer häufig nicht sicher beurteilbar.
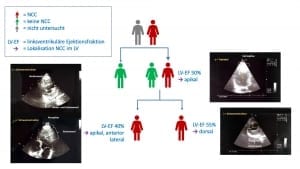
Zur Diagnose der NCC müssen wir mindestens 4 prominente Nischen, sog. Rezessus und Trabekel in der Wand der linken Herzkammer nachgewiesen werden. Dabei müssen wir auch eine Verbindung zwischen den Nischen und dem Hohlraum der Herzhauptkammer darstellen. Die rechte Herzhauptkammer ist häufig auch mitbeteiligt.
Wir finden bei Menschen mit einer NCC eine typisch 2-lagige Struktur der Herzmuskelwand der linken Hauptkammer. Dabei beträgt im Querdurchmesser das Verhältnis des nicht-kompakten Anteils zum normalen kompakten Teil mindestens 2:1. Der normale, kompakte Anteil liegt dabei epikardial, d.h. der Herzaußenseite zugewandt, der nicht-kompakte Anteil befindet liegt endokardial, d.h. er ist dem Innenraum des Herzens zugewandt. Kurzum, Non-Compaction Kardiomyopathie bedeutet: dicke schwammige Struktur innen und dünne kompakte Struktur außen.
Meistens sind nicht alle Wandabschnitte der linken Herzhauptkammer betroffen, häufig sind es nur die Herzspitze und/oder die Seitenwand bzw. der mittlere Anteil der Hinterwand. Das hat zur Folge, dass sich das Herz ungleichmäßig zusammenzieht und die Herzleistung alleine schon dadurch eingeschränkt ist, was ebenfalls nach der Geburt eine zunehmende Herzschwäche verursachen kann.
Die Herzkranzarterien sind bei der NCC des Menschen in der Regel normal ausgeprägt. Allerdings erreichen die Blutgefäße der Mikrozirkulation die muskulären Trabekel häufig nicht vollständig, was mit Durchblutungsstörungen und narbigen Veränderungen, sog. Fibrosierungen verbunden ist. Die Fibrosierung bedeutet eine Verhärtung des Herzmuskels mit einer Füllungsstörung der Herzhauptkammern und ist damit ein weiterer wesentlicher Grund für die sich entwickelnde Herzschwäche.
Non-Compaction Kardiomyopathie – Herzrasen und Ohnmachtsanfälle
Die EKG-Veränderungen bei NCC sind unspezifisch, d.h. wir finden Sie auch bei anderen Herzmuskelerkrankungen. Wir sehen bei der NCC Zeichen der Herzmuskelverdickung (hohe QRS-Amplitude) und der Durchblutungsstörung (ST-Streckenveränderungen bzw. T-Negativierungen).
Nicht selten berichten vor allen Dingen Kinder anfallsartiges Herzrasen, wobei sich dann herausstellt, dass eine zusätzliche elektrische Verbindung zu sog. kreisenden Erregungen führt (sog. WPW-Syndrom). Die elektrische Überleitung von den Vorkammern auf die Hauptkammern kann aber auch komplett bzw. inkomplett vorübergehend oder dauerhaft blockiert sein (sog. AV-Block), was ebenfalls Symptome, wie z.B. Ohnmachtsanfälle erklärt.
Menschen mit NCC weisen auch gehäuft Tachykardien, d.h. Herzrasen mit einem Ursprungsort in den Herzvor- bzw. hauptkammer auf, z.B. auch Vorhofflimmern. Besonders gefürchtet sind dabei die ventrikulären Tachykardien aus den Herzhauptkammern, die selber oder nach Übergang in Kammerflimmern den plötzlichen Herztod verursachen können.
Non-Compaction Kardiomyopathie – Symptome
Die Symptome der der NCC sind solche, die wir auch von anderen Herzerkrankungen, vor allen Dingen von den verschiedenen Formen der Herzschwäche und Herzrhythmusstörungen her kennen:
- Belastungsluftnot
- Leistungsschwäche
- Herzstolpern
- Herzrasen
- Benommenheit
- Ohnmachtsanfälle
Da eine NCC auch im frühen Lebensalter auftritt, sollten wir diese Symptome auch bei Kindern ernst nehmen, vor allen Dingen dann, wenn Sie bei körperlicher Belastung, z.B. im Schulsport auftreten.
Eine Besonderheit der NCC ist, dass sich in den Nischen des zerklüfteten Herzmuskels Blutgerinnsel bilden können, die dann embolisch in den arteriellen Kreislauf verschleppt werden. Das kann sogar zu neurologischen, meist Körper-einseitigen Symptomen führen, die von flüchtigen Symptomen bis hin zum manifesten Schlaganfall reichen können.
Non-Compaction Kardiomyopathie – Therapie
Herzschwäche. Die üblichen Medikamente zur Behandlung der Herzinsuffizienz, z.B. ACE-Hemmer, AT-Blocker und harntreibende Substanzen führen auch bei der NCC zu einer symptomatischen Besserung. Bei Linksschenkelblock und Herzinsuffizienz ist eine Resynchronisationstherapie (CRT) mittels eines speziellen Schrittmachers notwendig. Bei schnell voranschreitenden Fällen der Herzschwäche muss die frühzeitige Herztransplantation erwogen werden.
Herzrhythmusstörungen. Bei der Behandlung von Herzrhythmusstörungen setzen wir die üblichen Antiarrhythmika ein, z.B. Beta-Blocker oder Amiodaron. Die primär-prophylaktische Implantation eines implantierbaren Kardioverter Defibrillators (ICD), d.h. Implantation bevor ein potentiell tödliches Ereignis dokumentiert wurde, kann erwogen werden. Auf jeden Fall sollte ein ICD nach einem überlebten Plötzlichen Herztod durch Kammerflimmern oder nach Dokumentation von ventrikulären Salven eingebaut werden.
Gerinnungshemmung. Im Hinblick auf das erhöhte Schlaganfallrisiko bei NCC wird die vorbeugende Behandlung mit Aspirin diskutiert; sie ist allerdings noch nicht Teil offizieller Therapieleitlinien. Auf jeden Fall muss eine blutverflüssigende Antikoagulation, z.B. mit Edoxaban, Apixaban bzw. Rivaroxaban und oder auch Phenprocoumon dann durchgeführt werden, wenn folgende Befunde vorliegen:
- stattgehabte thrombembolische Ereignisse
- Herzschwäche mit einer linksventrikulären Ejektionsfraktion <35%
- Vorhofflimmern
Non-Compaction Kardiomyopathie – Prognose
Die Prognose für das Langzeitüberleben von Menschen mit der NCC richtet sich nach dem Ausmaß der Symptome: Bei Betroffenen MIT Symptomen ist die Prognose ernst und alle genannten Behandlungsmaßnahmen müssen konsequent eingesetzt werden, um das Langzeitüberleben zu verbessern. Bei Betroffenen OHNE Symptome ist die Prognose in der Regel gut. Ca. 50% der Menschen mit NCC entwickeln im Laufe Ihres Lebens schwerwiegende Komplikationen, wobei es bei den genannten Zahlen zu deutlichen Überschneidungen kommt:
- Herzschwäche ca. 50%
- potentiell tödliche Herzrhythmusstörungen aus den Herzkammern (ventrikuläre Tachykardie, Kammerflimmern) ca. 40%
- thrombembolische Komplikationen (z.B. Schlaganfall) ca. 24%
Non-Compaction Kardiomyopathie – Untersuchung beim Kardiologen und genetische Beratung
Bei Menschen mit NCC ohne Symptome genügen kardiologische Kontrolluntersuchungen einmal jährlich, bei symptomatischen Betroffenen müssen die Untersuchungsintervalle enger gefasst werden. Menschen mit NCC, die in den Intervallen zwischen den planmäßigen Kontrolluntersuchungen Symptome entwickeln, sollten frühzeitig eine Kardiologin bzw. einen Kardiologen aufsuchen.
Die NCC ist eine genetisch verursachte, d.h. fast immer eine vererbbare Erkrankung. Folglich sollten sich bei der Diagnose NCC eines Menschen ALLE blutsverwandten Familienmitglieder untersuchen lassen. Eine orientierende Untersuchung bei einer Kardiologin bzw. einem Kardiologen genügt zunächst. So können wir Behandlungsmaßnahmen zur frühzeitigen Vorbeugung von Komplikationen der NCC einleiten. Gerade bei Kindern und Jugendlichen muss auch die Berufswahl in die Überlegungen miteinbezogen werden. So macht es bei NCC, z.B. keinen Sinn, einen Beruf mit überwiegend stehender Tätigkeit oder mittelschwerer körperlicher Arbeit zu ergreifen.
Auf jeden Fall halten wir eine genetische Beratung in einem spezialisierten universitären Zentrum für erforderlich, um vor allen Dingen auch das individuelle Risiko für die Vererbung einer NCC an die Kinder zu klären.
Literatur
- Dittrich S et al 28 Leitlinie Pädiatrische Kardiologie: Primäre Kardiomyopathien: 2012
- Engberding R et al. Isolierte Noncompaction-Kardiomyopathie. Dt. Ärzteblatt 2010;107:206-2013
- Hanemaaijer J et al. Heart development in the lizards (Varanidae) with the greatest extent of ventricular septation. Development 2019 146: dev177121
- Osman F et al. Human coronary circulation mimicking reptilian cardiac physiology. Heart. 2006 Apr; 92: 550
- Stöllberger C, Winkler-Dworak M, Blazek G, Finsterer J: Prognosis of left ventricular hypertrabeculation/noncompaction is dependent on cardiac and neuromuscular comorbidity. Int J Cardiol 2007
- Walia I et al. Snake Heart – a case of atavism in a human being. Tex Heart Inst J.2010; 37: 687-690
- Weiford B. C. Noncompaction of the ventricular myocardium. Circulation. 2004 Jun 22;109(24), S. 2965-2971
Cardiopraxis – Kardiologen in Düsseldorf & Meerbusch